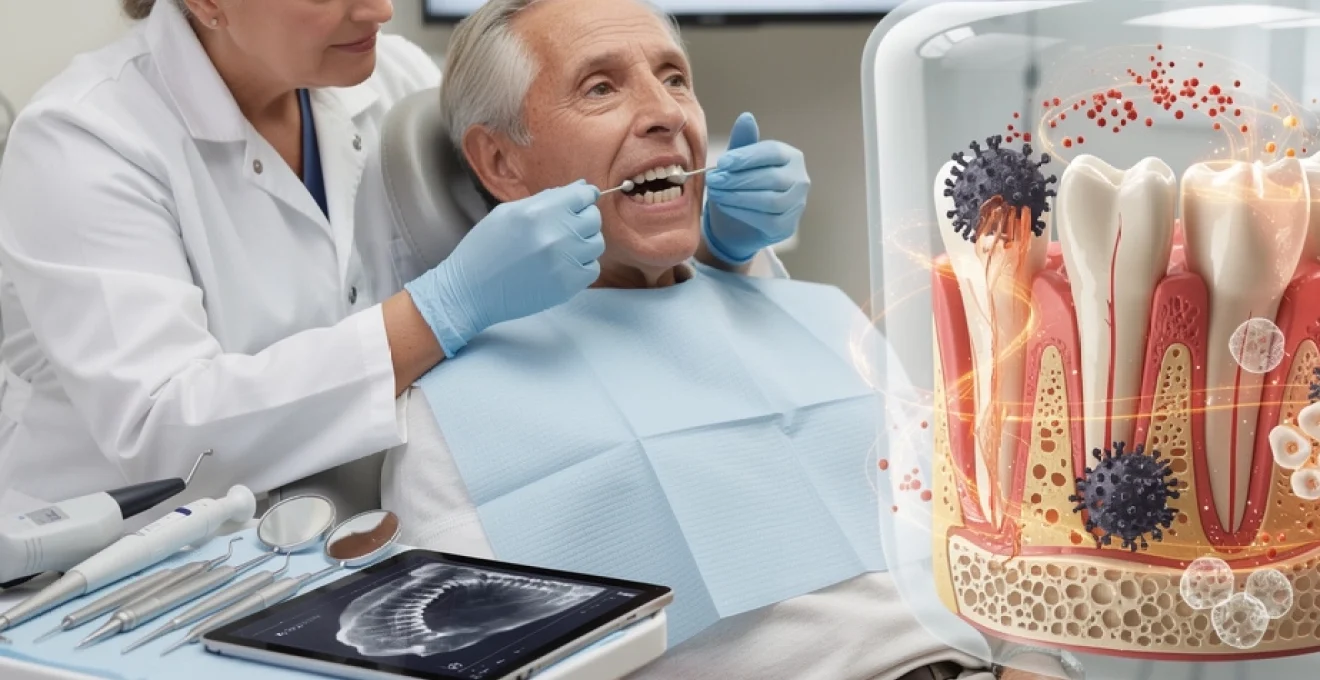
Les maladies parodontales représentent un défi majeur de santé publique chez les personnes âgées, affectant près de 70% des individus de plus de 65 ans selon les données épidémiologiques récentes. Cette prévalence élevée s’explique par les modifications physiologiques liées au vieillissement, l’accumulation des facteurs de risque au cours de la vie, et les interactions complexes entre les pathologies systémiques et l’état parodontal. La compréhension approfondie des mécanismes physiopathologiques spécifiques aux seniors devient cruciale pour développer des stratégies thérapeutiques adaptées et efficaces.
Le vieillissement de la population mondiale accentue l’importance de cette problématique. Les modifications du système immunitaire, la polymédication fréquente chez les seniors, et les comorbidités systémiques créent un environnement complexe nécessitant une approche thérapeutique personnalisée. La prise en charge des maladies parodontales chez cette population requiert une expertise spécialisée pour optimiser les résultats cliniques tout en minimisant les risques thérapeutiques.
Physiopathologie des maladies parodontales chez les personnes âgées de plus de 65 ans
La physiopathologie des maladies parodontales chez les seniors présente des particularités distinctes par rapport aux populations plus jeunes. Le processus de vieillissement induit des modifications cellulaires et moléculaires qui influencent directement la susceptibilité aux infections parodontales et la capacité de régénération tissulaire. Ces changements créent un terrain favorable au développement et à la progression des parodontopathies.
Mécanismes de dégradation du ligament parodontal et de l’os alvéolaire
Le ligament parodontal subit des transformations structurelles significatives avec l’âge, caractérisées par une diminution de la densité des fibres collagènes et une altération de leur organisation spatiale. Cette dégradation résulte de l’activation excessive des métalloprotéinases matricielles (MMP-8, MMP-13) qui dépassent la capacité des inhibiteurs tissulaires naturels. Les fibroblastes parodontaux âgés montrent une capacité réduite de synthèse de collagène de type I, compromettant ainsi la régénération du ligament.
L’os alvéolaire présente une susceptibilité accrue à la résorption chez les seniors en raison de l’augmentation de l’activité ostéoclastique et de la diminution de la formation osseuse. Le déséquilibre entre les mécanismes de résorption et de formation osseuse s’accentue avec l’âge, particulièrement chez les femmes post-ménopausiques où la carence œstrogénique amplifie ces phénomènes. La densité minérale osseuse réduite et l’architecture trabéculaire altérée facilitent la progression rapide de la perte osseuse parodontale.
Rôle des cytokines pro-inflammatoires IL-1β et TNF-α dans la destruction tissulaire
Les cytokines pro-inflammatoires jouent un rôle central dans la pathogenèse des maladies parodontales chez les seniors. L’interleukine-1β (IL-1β) et le facteur de nécrose tumorale alpha (TNF-α) voient leurs taux augmenter significativement dans le fluide gingival des patients âgés atteints de parodontite. Cette surexpression résulte d’une dysrégulation du système immunitaire liée au phénomène d’inflammaging, caractérisé par un état inflammatoire chronique de bas grade.</p
Cette production accrue de médiateurs inflammatoires stimule la résorption osseuse en activant la voie RANK/RANKL/OPG et en augmentant l’expression des métalloprotéinases matricielles. En pratique clinique, cela se traduit par une perte d’attache clinique plus rapide et une destruction osseuse plus marquée pour une même charge bactérienne que chez l’adulte plus jeune. Chez les personnes âgées polymédiquées, certains médicaments pro-inflammatoires ou altérant la réponse immunitaire peuvent encore amplifier ces cascades cytokiniques. Comprendre ce rôle central des cytokines permet de mieux cibler les stratégies thérapeutiques non chirurgicales et chirurgicales en parodontologie gériatrique.
Impact du vieillissement cellulaire sur la régénération des tissus de soutien
Le vieillissement cellulaire, ou sénescence, affecte l’ensemble des cellules du parodonte, en particulier les fibroblastes gingivaux, les ostéoblastes et les cellules endothéliales. Ces cellules sénescentes présentent un potentiel prolifératif réduit, une altération de la synthèse de matrice extracellulaire et une réponse atténuée aux signaux de cicatrisation. En conséquence, la capacité de régénération spontanée des tissus de soutien diminue après 65 ans, rendant les lésions parodontales plus difficiles à réparer.
Sur le plan moléculaire, la sénescence s’accompagne d’un phénotype sécrétoire inflammatoire (SASP) caractérisé par la libération de cytokines, de chimiokines et de MMP qui entretiennent un micro-environnement délétère. Ce cercle vicieux fragilise la stabilité des résultats après traitement parodontal, en particulier chez les patients présentant des comorbidités comme le diabète ou l’ostéoporose. Pour vous, clinicien, cela implique d’anticiper une cicatrisation plus lente, d’adapter les délais entre les phases de traitement et de renforcer la phase de maintenance.
Le vieillissement vasculaire participe également à la moindre régénération tissulaire. La réduction de la microvascularisation gingivale et la baisse du débit sanguin local limitent l’apport en oxygène, nutriments et cellules immunitaires au site inflammatoire. Ainsi, même lorsque l’infection parodontale est contrôlée, la reconstruction du ligament parodontal et de l’os alvéolaire est moins efficace. On peut comparer ce phénomène à un chantier de réparation qui disposerait de moins d’ouvriers et de matériaux : les travaux avancent, mais plus lentement et de façon moins robuste.
Interaction entre porphyromonas gingivalis et déficits immunitaires liés à l’âge
Porphyromonas gingivalis est considéré comme un pathogène clé de la parodontite, et son impact est particulièrement marqué chez les seniors. Avec l’âge, la réponse immunitaire innée se dérègle : la phagocytose par les neutrophiles et les macrophages devient moins efficace, tandis que certaines voies de signalisation restent hyperactivées. P. gingivalis exploite ces déficits immunitaires pour persister dans les poches parodontales et moduler la réponse de l’hôte à son avantage.
Ce microorganisme possède des facteurs de virulence, comme les gingipaïnes et les lipopolysaccharides modifiés, qui perturbent la reconnaissance bactérienne et favorisent une inflammation chronique de bas grade. Chez le sujet âgé, cette interaction se traduit par des infections plus persistantes, une plus grande profondeur de poches et une réponse parfois moins prévisible aux traitements standards. Vous avez sans doute déjà constaté que, chez certains patients de plus de 70 ans, la même séquence de détartrage-surfaçage donne des résultats plus modestes que chez un adulte jeune : la dysrégulation immunitaire y est souvent pour beaucoup.
Par ailleurs, la dysbiose du microbiote oral s’accentue avec l’âge, avec une augmentation relative des complexes bactériens rouges et orange. Combinée à la baisse de débit salivaire fréquente après 65 ans, cette dysbiose crée un écosystème particulièrement favorable à P. gingivalis. C’est un peu comme si la défense de la forteresse parodontale faiblissait tandis que l’ennemi gagnait en nombre et en organisation. D’où l’importance d’une approche préventive intensive et d’un contrôle mécanique rigoureux de la plaque chez les seniors.
Classifications cliniques spécifiques aux parodontopathies gériatriques
Les classifications modernes des maladies parodontales ont intégré la dimension de l’âge, mais leur application chez les seniors nécessite quelques adaptations cliniques. Chez les personnes de plus de 65 ans, les antécédents de perte dentaire, les restaurations prothétiques et la polymorbidité compliquent l’évaluation du stade et du grade de la parodontite. Une approche nuancée permet d’éviter de sous-estimer la sévérité de la maladie ou, au contraire, d’attribuer à tort des pertes d’attache à des épisodes anciens stabilisés.
Staging et grading selon la classification de chicago 2017 adaptée aux seniors
La classification de Chicago 2017 repose sur deux axes principaux : le staging, qui décrit la sévérité et l’étendue de la parodontite, et le grading, qui évalue sa vitesse de progression et les facteurs de risque. Chez les seniors, l’interprétation de ces paramètres doit tenir compte de la durée de vie plus longue d’exposition aux facteurs de risque et de la présence fréquente d’édentements partiels. Par exemple, une perte osseuse avancée chez un patient de 80 ans avec une hygiène désormais correcte peut refléter une maladie ancienne stabilisée plutôt qu’une parodontite active à haut grade.
Pour adapter le staging, il est recommandé d’intégrer non seulement la profondeur des poches et la perte d’attache clinique, mais aussi l’historique de mobilité et d’extraction dentaire liée à des causes parodontales. Le grade doit, quant à lui, être mis en relation avec les facteurs systémiques comme le diabète, le tabagisme passé ou actuel et l’ostéoporose. En pratique, de nombreux patients gériatriques relèvent d’un grade B modifié, avec des poussées évolutives par épisodes, souvent corrélées à des décompensations générales.
Une attention particulière doit être portée à la relation entre la perte osseuse mesurée radiographiquement et l’âge du patient. Un ratio perte osseuse/âge moins élevé peut conduire à relativiser le grade, tandis qu’un ratio élevé, même chez un senior, doit alerter sur un potentiel de progression résiduel. En d’autres termes, il ne s’agit pas seulement de mesurer ce qui a été perdu, mais aussi de comprendre à quelle vitesse et dans quel contexte cette perte s’est produite.
Critères diagnostiques de la parodontite agressive tardive post-ménopausique
Chez certaines femmes post-ménopausées, on observe des formes de parodontite à évolution rapide apparaissant après 50–55 ans, parfois qualifiées de parodontites agressives tardives. Ces tableaux cliniques associent une résorption osseuse verticale marquée, une mobilité dentaire précoce et une atteinte souvent disproportionnée par rapport au niveau de plaque visible. La carence œstrogénique, les modifications de la microvascularisation et les troubles de la remodelage osseux jouent un rôle majeur dans cette entité.
Les critères diagnostiques reposent sur la vitesse de progression documentée (perte d’attache clinique de plus de 2 mm sur quelques années), la présence de lésions angulaires profondes et un contexte hormonal compatible avec la post-ménopause. Des antécédents familiaux de parodontite sévère peuvent renforcer la suspicion de susceptibilité génétique. Sur le plan microbiologique, on retrouve fréquemment une forte colonisation par P. gingivalis et Aggregatibacter actinomycetemcomitans, même si ces analyses ne sont pas systématiques en pratique courante.
Pour vous, l’enjeu est de ne pas confondre cette parodontite agressive tardive avec une simple parodontite chronique de sénescence. En cas de doute, une documentation photographique et radiologique répétée à 6–12 mois d’intervalle peut objectiver la vitesse de progression. Cela permet de justifier des protocoles thérapeutiques plus intensifs, associant parfois un support antibiotique systémique et une maintenance parodontale très rapprochée.
Évaluation de la perte d’attache clinique progressive chez les patients édentés partiels
Chez les patients âgés édentés partiels, l’évaluation de la perte d’attache clinique progressive est souvent compliquée par la présence de prothèses partielles amovibles ou de couronnes anciennes. Il peut être difficile de déterminer si la mobilité ou la migration d’une dent résiduelle est due à une surcharge prothétique, à une parodontite active ou aux deux. Pourtant, ces dents piliers jouent un rôle stratégique pour la stabilité des prothèses et la qualité de mastication.
Une approche systématique consiste à combiner le sondage parodontal millimétré, la mesure de la mobilité et une analyse radiographique ciblée sur chaque dent pilier. La comparaison avec des clichés antérieurs, lorsqu’ils sont disponibles, est précieuse pour objectiver une progression réelle de la perte osseuse. Lorsque l’historique radiographique manque, vous pouvez estimer le caractère évolutif en recontrôlant les mêmes sites à 6–12 mois après la mise en place d’une hygiène renforcée et d’un ajustement prothétique.
Dans de nombreux cas, la répartition des forces occlusales et la conception de la prothèse doivent être revues en parallèle du traitement parodontal. Imaginez chaque dent pilier comme un poteau soutenant un pont : si le sol parodontal se dérobe progressivement, la structure entière devient instable. Identifier à temps les dents à mauvais pronostic permet de planifier leur remplacement ou leur délestage pour préserver le reste de l’arcade.
Indices parodontaux spécialisés : CPITN modifié et PSR pour populations âgées
Les indices parodontaux tels que le CPITN (Community Periodontal Index of Treatment Needs) ou le PSR (Periodontal Screening and Recording) restent utiles chez les seniors, mais nécessitent parfois des adaptations. Le CPITN modifié pour les populations âgées tient compte de l’édentement partiel et de la fréquence accrue des restaurations coronaires. Il permet de repérer rapidement les sextants nécessitant une prise en charge approfondie sans alourdir le temps de consultation, ce qui est précieux en contexte gériatrique ou institutionnel.
Le PSR, basé sur un codage de 0 à 4 par sextant, peut être utilisé comme outil de dépistage en cabinet libéral, y compris chez les personnes très âgées. Toutefois, chez ces patients, la présence de récessions gingivales importantes et de restaurations sous-gingivales impose une lecture prudente des codes. Un code élevé doit toujours conduire à un examen parodontal complet, mais un code faible n’exclut pas une perte d’attache ancienne stabilisée.
Dans les structures d’hébergement pour personnes âgées dépendantes, l’utilisation de ces indices simplifiés permet de hiérarchiser les besoins de soins et d’orienter les patients vers le chirurgien-dentiste adapté. Pour vous, ces outils peuvent être vus comme des cartes routières simplifiées : ils ne remplacent pas un GPS de précision (le bilan parodontal complet), mais aident à repérer rapidement les zones à risque et à décider où concentrer vos efforts.
Protocoles thérapeutiques non-chirurgicaux en parodontologie gériatrique
La prise en charge non chirurgicale constitue la première étape du traitement des maladies parodontales chez les seniors et, dans de nombreux cas, suffira à stabiliser la maladie. L’objectif est de réduire la charge bactérienne, de contrôler l’inflammation et d’optimiser l’hygiène bucco-dentaire, tout en tenant compte des limitations motrices, cognitives et médicales propres au grand âge. Une approche pragmatique, progressive et personnalisée est indispensable pour obtenir l’adhésion du patient et de son entourage.
Le détartrage et le surfaçage radiculaire restent les piliers du traitement parodontal non chirurgical. Chez les personnes âgées, ces procédures doivent être réalisées avec des précautions particulières : anesthésie locale adaptée à l’état cardiovasculaire, séances plus courtes mais plus fréquentes, et contrôle rigoureux de la douleur post-opératoire. Les études montrent qu’un protocole fractionné sur plusieurs rendez-vous améliore la tolérance et la coopération des patients fragiles, sans compromettre l’efficacité clinique.
Le contrôle de plaque à domicile est souvent le maillon faible chez les seniors, notamment en cas de diminution de la dextérité manuelle ou de troubles cognitifs. Il est donc pertinent de privilégier des dispositifs simples et efficaces, comme les brosses à dents électriques oscillantes, les brossettes interdentaires à manche épaissi ou les dispositifs de guidage pour aidants. Vous pouvez également proposer des bains de bouche antiseptiques à base de chlorhexidine sur de courtes périodes, en expliquant clairement la durée et les précautions d’emploi pour limiter les effets secondaires.
Dans certaines situations, l’adjonction de traitements adjuvants antimicrobiens locaux ou systémiques peut être envisagée. Les gels ou inserts locaux de chlorhexidine, voire les antibiotiques locaux à base de doxycycline, peuvent être utiles dans les poches résiduelles profondes chez des patients pour lesquels une chirurgie n’est pas souhaitable. Les antibiotiques systémiques doivent, eux, être prescrits avec prudence compte tenu du risque d’interactions médicamenteuses et d’altération de la fonction rénale ou hépatique chez les plus de 70 ans.
Enfin, l’éducation thérapeutique joue un rôle central en parodontologie gériatrique non chirurgicale. Prendre le temps de montrer au patient – et, lorsque c’est possible, à un proche ou à un aidant – les gestes d’hygiène adaptés, les zones à risque et les signes d’alerte à surveiller, augmente significativement les chances de succès à long terme. Vous pouvez, par exemple, établir un petit plan écrit simplifié, avec des schémas, que le patient gardera dans sa salle de bain comme aide-mémoire.
Techniques chirurgicales régénératrices adaptées aux patients de plus de 70 ans
La chirurgie parodontale régénératrice chez les patients de plus de 70 ans doit être envisagée avec discernement, mais l’âge chronologique ne constitue pas à lui seul une contre-indication. Ce qui compte, c’est l’âge biologique, l’état général, le contrôle des comorbidités et la capacité du patient à suivre une phase de maintenance exigeante. Dans certains cas, des chirurgies ciblées permettent de préserver des dents stratégiques et d’améliorer la fonction masticatoire, avec un bénéfice tangible sur la qualité de vie.
Les techniques de régénération tissulaire guidée (RTG) et les greffes osseuses peuvent être réalisées chez le sujet âgé, à condition de tenir compte de la densité osseuse diminuée et de la cicatrisation potentiellement plus lente. Le choix des biomatériaux (substituts osseux, membranes résorbables) doit privilégier la biocompatibilité et la simplicité de mise en œuvre. Des interventions moins invasives, avec des lambeaux limités et une réduction du temps opératoire, sont généralement mieux tolérées chez les seniors fragiles.
Les greffes gingivales libres ou les lambeaux déplacés coronairement restent indiqués chez les patients présentant des récessions douloureuses ou une hyposensibilité radiculaire importante. Chez le sujet âgé, ces techniques contribuent également à épaissir le biotype gingival et à mieux protéger les racines exposées contre les caries radiculaires. Il est cependant essentiel de bien expliquer au patient les bénéfices attendus, les contraintes post-opératoires et la nécessité d’une hygiène rigoureuse pour maintenir les résultats obtenus.
Les approches chirurgicales utilisant le laser ou les techniques mini-invasives assistées par microscopie peuvent représenter une option intéressante dans certaines indications. Elles permettent de réduire le traumatisme tissulaire, de limiter les suites douloureuses et de favoriser une cicatrisation plus confortable. Néanmoins, l’évidence scientifique chez les très âgés reste encore limitée, et ces techniques doivent être intégrées dans un plan de traitement global, plutôt que considérées comme des solutions isolées.
Avant toute chirurgie régénératrice chez un senior, une concertation avec le médecin traitant est recommandée, en particulier en présence d’anticoagulants, de troubles métaboliques ou de traitements à risque comme les bisphosphonates. Une évaluation du rapport bénéfice/risque, des alternatives non chirurgicales et des préférences du patient doit guider la décision. En somme, la chirurgie parodontale chez les plus de 70 ans ressemble à un « sur-mesure thérapeutique » où chaque point de suture compte et où la préparation en amont est aussi importante que le geste lui-même.
Gestion des comorbidités systémiques influençant le pronostic parodontal
Chez les seniors, les maladies parodontales ne peuvent être abordées isolément des comorbidités systémiques. Diabète, pathologies cardiovasculaires, ostéoporose, troubles cognitifs et traitements médicamenteux complexes influencent directement le pronostic parodontal et les choix thérapeutiques. Une approche interdisciplinaire, associant chirurgien-dentiste, médecin traitant, cardiologue ou diabétologue, est souvent nécessaire pour sécuriser la prise en charge.
Pour vous, cela signifie intégrer systématiquement l’anamnèse médicale détaillée dans le bilan parodontal, vérifier les listes de médicaments à jour et anticiper les interactions potentielles. Les protocoles de soins doivent être adaptés, tant dans le choix des techniques que dans le calendrier des interventions. La question n’est plus seulement « quel traitement parodontal est idéal ? », mais « quel traitement est réaliste, sûr et bénéfique pour ce patient donné, dans son contexte global ? ».
Interactions médicamenteuses avec les anticoagulants warfarine et dabigatran
De nombreux patients âgés sont traités au long cours par des anticoagulants oraux, notamment la warfarine (antivitamine K) ou les anticoagulants oraux directs comme le dabigatran. Ces molécules compliquent la planification des actes parodontaux invasifs, qu’il s’agisse de surfaçages radiculaires profonds, de curetages chirurgicaux ou de chirurgies régénératrices. Le risque hémorragique doit être soigneusement évalué, sans pour autant interrompre inconsidérément un traitement vital.
Avec la warfarine, le contrôle de l’INR (International Normalized Ratio) dans les 24–48 heures précédant l’intervention est indispensable. La plupart des actes parodontaux mineurs peuvent être réalisés avec un INR compris entre 2 et 3, en adoptant des mesures locales d’hémostase (sutures, éponges hémostatiques, compression prolongée). L’arrêt complet de l’antivitamine K n’est envisagé que pour des chirurgies lourdes, et toujours en coordination avec le cardiologue ou le médecin prescripteur.
Concernant le dabigatran et les autres AOD, l’approche repose davantage sur l’ajustement du timing de la prise que sur une modification de la dose. Pour des actes à risque hémorragique modéré, il est souvent recommandé de programmer l’intervention en fin d’intervalle posologique, voire de sauter une prise, en accord avec le médecin traitant. Une bonne préparation locale, avec détartrage préalable et traitement des foyers infectieux, permet également de limiter les suites inflammatoires et les risques de saignement prolongé.
Protocoles d’antibioprophylaxie chez les porteurs de prothèses valvulaires
Les patients porteurs de prothèses valvulaires cardiaques, mécaniques ou biologiques, présentent un risque accru d’endocardite infectieuse en cas de bactériémie d’origine bucco-dentaire. Les actes parodontaux invasifs, générant un saignement gingival significatif, peuvent nécessiter une antibioprophylaxie adaptée. Les recommandations varient selon les pays, mais convergent vers une prudence accrue chez les sujets à très haut risque, notamment les porteurs de prothèses valvulaires et certains antécédents d’endocardite.
En pratique, un schéma classique chez l’adulte consiste en l’administration d’amoxicilline per os une heure avant l’acte, ou de clindamycine en cas d’allergie documentée à la pénicilline. Toutefois, chez le patient âgé, il est essentiel d’ajuster les doses en fonction de la fonction rénale et de prendre en compte les interactions possibles avec la polymédication. La coordination avec le cardiologue est vivement recommandée pour valider l’indication et le protocole.
Il est également important de rappeler que l’antibioprophylaxie ne remplace pas une hygiène bucco-dentaire rigoureuse et une prévention des maladies parodontales. Au contraire, plus l’état parodontal est sain, moins les épisodes de bactériémie spontanée ou provoquée seront fréquents. D’une certaine façon, chaque séance de détartrage de maintenance bien conduite est une mesure indirecte de prévention de l’endocardite chez ces patients fragiles.
Adaptations thérapeutiques pour diabétiques sous metformine et insuline
Le diabète de type 2 est particulièrement fréquent après 65 ans et constitue un facteur de risque majeur de parodontite, avec une relation bidirectionnelle bien établie. Les patients sous metformine et/ou insuline présentent souvent une réponse inflammatoire exacerbée, une cicatrisation retardée et une susceptibilité accrue aux infections. Avant d’entamer un traitement parodontal intensif, il est donc crucial d’évaluer l’équilibre glycémique (HbA1c récente, épisodes d’hypo- ou d’hyperglycémie) et de coordonner les soins avec le diabétologue.
Sur le plan pratique, les séances de traitement doivent être programmées de préférence en matinée, après un petit-déjeuner et la prise habituelle de metformine ou d’insuline, pour réduire le risque d’hypoglycémie. Les actes chirurgicaux plus lourds nécessitent parfois un ajustement des doses d’insuline, discuté au préalable avec le médecin. Une attention particulière doit être portée à la prévention des infections post-opératoires, avec un suivi rapproché des sites opérés et, si besoin, une couverture antibiotique courte mais ciblée.
Les données récentes suggèrent que l’amélioration de la santé parodontale peut contribuer à une meilleure maîtrise glycémique, avec une réduction moyenne de l’HbA1c d’environ 0,4 % après un traitement non chirurgical efficace. Vous pouvez donc présenter la prise en charge parodontale comme un « allié métabolique » auprès de vos patients diabétiques, en expliquant que prendre soin de leurs gencives, c’est aussi aider leurs médicaments à mieux fonctionner.
Considerations spéciales pour patients sous bisphosphonates alendronate
Les bisphosphonates, tels que l’alendronate, sont fréquemment prescrits chez les seniors pour prévenir ou traiter l’ostéoporose. Ces molécules, en inhibant la résorption osseuse, peuvent induire des complications rares mais graves au niveau maxillo-facial, comme l’ostéonécrose des maxillaires médicamenteuse (MRONJ). Tout projet de chirurgie parodontale ou d’extraction dentaire chez un patient sous bisphosphonate doit donc être soigneusement évalué.
Le risque de MRONJ est plus élevé avec les formes intraveineuses et les traitements de longue durée, mais il ne peut être complètement écarté avec les formes orales comme l’alendronate. Avant d’envisager des interventions invasives, il est recommandé de réaliser un bilan parodontal complet, de traiter de façon conservatrice toutes les lésions possibles et de privilégier, lorsque c’est pertinent, des techniques non chirurgicales ou mini-invasives. Une discussion avec le médecin prescripteur peut aider à apprécier la durée cumulée du traitement et, éventuellement, à envisager une fenêtre thérapeutique.
Sur le terrain, la prévention reste votre meilleur outil : stabiliser les maladies parodontales avant ou au tout début du traitement par bisphosphonates, assurer une maintenance rigoureuse et sensibiliser le patient aux signes d’alerte (douleurs osseuses, exposition osseuse, retard de cicatrisation). En définitive, chaque acte que vous posez doit chercher à réduire le besoin futur de chirurgies osseuses agressives, qui sont les principales situations à risque d’ostéonécrose.
Maintenance parodontale à long terme et prévention des récidives chez les seniors
Une fois la phase active du traitement parodontal achevée, la maintenance à long terme devient la pierre angulaire de la prise en charge chez les seniors. Sans suivi régulier, la récidive des maladies parodontales est fréquente, d’autant plus que les facteurs de risque (vieillissement, sécheresse buccale, maladies chroniques) restent présents. L’objectif est de maintenir une inflammation gingivale minimale, de prévenir la perte d’attache supplémentaire et de conserver le maximum de dents fonctionnelles le plus longtemps possible.
La fréquence des séances de maintenance doit être individualisée, généralement entre 3 et 6 mois selon le profil de risque du patient (contrôle de plaque, tabagisme, diabète, antécédents de parodontite sévère). Lors de ces rendez-vous, le chirurgien-dentiste ou l’hygiéniste dentaire réalise un détartrage supra- et sous-gingival ciblé, vérifie la profondeur des poches clés et renforce l’éducation à l’hygiène bucco-dentaire. C’est aussi l’occasion d’ajuster les dispositifs d’aide au brossage, en tenant compte de l’évolution des capacités motrices ou cognitives.
Vous pouvez encourager vos patients à adopter de petits rituels quotidiens simples mais efficaces : un brossage minutieux deux fois par jour avec un dentifrice fluoré, l’utilisation de brossettes interdentaires ou de fil dentaire une fois par jour, et un auto-contrôle visuel mensuel devant le miroir pour repérer toute rougeur, saignement ou mobilité inhabituelle. Dans certains cas, l’implication d’un aidant familial ou d’un soignant est indispensable pour garantir la réalisation de ces gestes au long cours.
La maintenance parodontale chez les seniors doit également intégrer la surveillance des prothèses amovibles ou fixées, des implants et des restaurations coronaires. Un entretien insuffisant de ces dispositifs peut devenir un foyer de plaque et compromettre les tissus parodontaux adjacents. Une vision globale de la bouche, où dents naturelles, implants et prothèses sont considérés comme un écosystème unique, permet de prévenir des déséquilibres qui, avec le temps, pourraient mettre en péril le capital dentaire restant.
Enfin, n’oublions pas l’impact psychologique et social d’une bonne santé parodontale à la retraite : conserver un sourire fonctionnel et indolore favorise la participation aux repas en famille, les interactions sociales et l’estime de soi. En accompagnant vos patients âgés dans cette démarche de prévention à long terme, vous contribuez bien au-delà de la sphère bucco-dentaire à leur qualité de vie globale. En somme, bien vieillir avec le sourire, c’est aussi, et surtout, maintenir une parodontologie gériatrique exigeante et bienveillante.