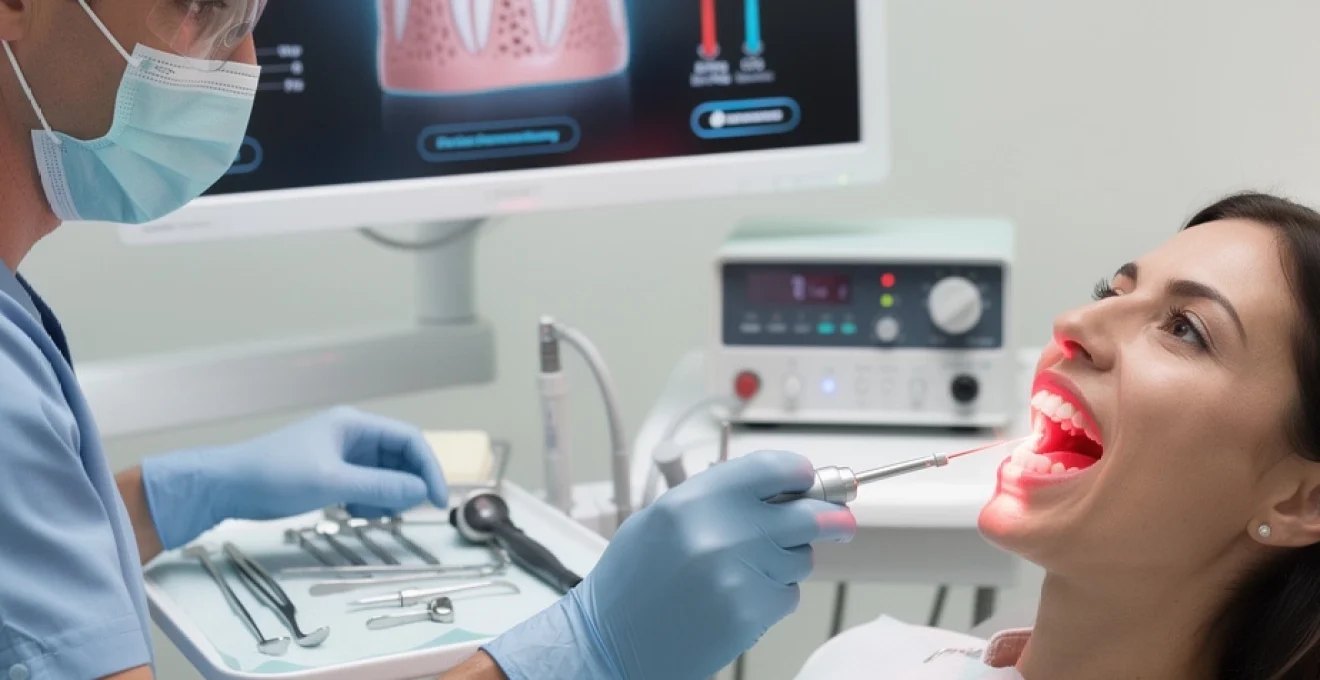
Le remodelage des gencives au laser représente une révolution dans la chirurgie parodontale esthétique moderne. Cette technique innovante permet de corriger les défauts gingivaux avec une précision millimétrique, offrant aux patients une alternative moins invasive aux méthodes chirurgicales traditionnelles. L’utilisation du laser en gingivoplastie s’est imposée comme une solution de choix pour traiter diverses pathologies gingivales, du simple sourire gingival aux hyperplasies complexes. Cette approche thérapeutique combine efficacité clinique et confort patient, transformant radicalement l’expérience du traitement parodontal esthétique.
Principe technologique du laser diode en gingivoplastie esthétique
Le laser diode constitue la technologie de référence en gingivoplastie grâce à ses propriétés optiques exceptionnelles. Ce dispositif émet un faisceau lumineux cohérent dans l’infrarouge proche, généralement entre 810 et 980 nanomètres, permettant une absorption sélective par l’hémoglobine et la mélanine des tissus gingivaux. L’énergie photonique se transforme en chaleur au niveau cellulaire, provoquant une vaporisation contrôlée du tissu ciblé sans altérer les structures adjacentes.
La puissance délivrée par ces dispositifs varie typiquement entre 0,5 et 15 watts, avec des modes de fonctionnement pulsé ou continu selon l’indication thérapeutique. Cette modularité permet d’adapter précisément l’intensité énergétique aux caractéristiques du tissu à traiter, garantissant une ablation tissulaire homogène et prévisible. L’avantage majeur réside dans la capacité de coagulation simultanée des vaisseaux sanguins, assurant un champ opératoire sec tout au long de l’intervention.
Longueurs d’onde spécifiques : laser Er:YAG et laser CO2 en parodontologie
Le laser Erbium:YAG, émettant à 2940 nanomètres, présente une affinité exceptionnelle pour l’eau tissulaire. Cette longueur d’onde correspond au pic d’absorption de l’eau, permettant une vaporisation instantanée avec un transfert thermique minimal aux tissus environnants. L’effet photomécanique prédomine sur l’effet thermique, réduisant considérablement les risques de nécrose tissulaire et favorisant une cicatrisation optimale.
Le laser CO2, fonctionnant à 10600 nanomètres, offre une absorption maximale par l’eau intracellulaire et représente l’étalon-or pour la chirurgie d’excision gingivale. Sa pénétration tissulaire limitée à 0,1 millimètre garantit une précision chirurgicale remarquable, particulièrement appréciée pour les interventions de gingivoplastie délicates. L’hémostase instantanée qu’il procure élimine pratiquement tout saignement peropératoire.
Mécanisme d’ablation tissulaire par photocoagulation sélective
Le processus d’ablation laser repose sur trois mécanismes physiques fondamentaux : la photovaporisation, la photocoagulation et la photobiostimulation. Lorsque l’énergie photonique atteint le tissu gingival, elle provoque une élévation rapide de la température intracellulaire au-delà de 100°C, entraînant la vaporisation explosive de l’eau tissulaire. Cette transformation eau-vapeur génère une pression intracellulaire suffisante pour fragmenter les structures cellul
laires. Parallèlement, les protéines structurales sont dénaturées et coagulées, créant une zone de nécrose contrôlée qui sert de barrière biologique. C’est ce phénomène de photocoagulation sélective qui permet de sceller instantanément les capillaires sanguins et de limiter la diffusion thermique aux tissus voisins.
En périphérie de la zone d’ablation, des températures plus modérées (entre 45 et 60°C) induisent une biostimulation cellulaire. Les fibroblastes sont activés, la synthèse de collagène est stimulée et la réponse inflammatoire est modulée. On obtient ainsi un double effet recherché en gingivoplastie esthétique : une découpe nette et précise du tissu excédentaire et une cicatrisation accélérée, avec moins d’œdème et de douleur post-opératoire.
La clé d’un remodelage gingival au laser réussi réside dans la maîtrise de cette zone de transition entre vaporisation et photocoagulation. Un réglage inadapté de la puissance ou une vitesse de déplacement trop lente de la fibre peuvent entraîner une surchauffe et une carbonisation excessive, allongeant les délais de cicatrisation. À l’inverse, une énergie trop faible ne permet pas une ablation efficace et impose des passages répétés.
Paramètres de puissance et fréquence pour le remodelage gingival précis
En pratique clinique, les paramètres de puissance et de fréquence sont ajustés en fonction du type de laser utilisé, de l’épaisseur de la gencive et de l’indication (simple harmonisation du contour gingival ou réduction plus importante dans un sourire gingival). Pour un laser diode, la puissance utilisée en gingivoplastie se situe généralement entre 0,8 et 2 W, en mode pulsé, avec un temps d’activation et de repos alternés pour laisser au tissu le temps de dissiper la chaleur.
Les lasers Er:YAG et CO2, plus ablatifs, fonctionnent avec des énergies par impulsion comprises entre 50 et 300 mJ, à des fréquences de 10 à 30 Hz pour la majorité des remodelages gingivaux. Ces réglages permettent une vaporisation couche par couche, comparable au travail d’un sculpteur qui enlève finement de la matière pour dessiner une forme précise. Vous l’aurez compris, l’objectif n’est pas de “brûler” la gencive, mais de la remodeler avec une grande finesse.
Les protocoles modernes de gingivoplastie au laser privilégient des paramètres dits “low energy – high frequency” (faible énergie par tir, fréquence élevée). Cette approche minimise l’élévation thermique profonde tout en maintenant une efficacité de coupe élevée. Pour les praticiens, la courbe d’apprentissage consiste à corréler visuellement l’effet obtenu (vitesse de coupe, aspect de la surface) avec les réglages choisis, afin de standardiser les résultats esthétiques.
Comparaison avec les techniques de bistouri électrique conventionnel
On compare souvent le laser au bistouri électrique (ou électrochirurgie), longtemps utilisé pour le remodelage gingival. Si ces deux technologies reposent sur la conversion d’énergie en chaleur, leurs effets tissulaires diffèrent nettement. Le bistouri électrique génère des températures plus élevées et une zone de nécrose thermique plus large, pouvant atteindre plusieurs millimètres de profondeur, avec un risque accru de rétraction gingivale imprévisible et de retard de cicatrisation.
Le laser, au contraire, permet un contrôle plus fin de la diffusion thermique. La zone de coagulation est plus superficielle et les tissus adjacents restent fonctionnels, ce qui favorise une cicatrisation de meilleure qualité et une stabilité à long terme du contour gingival. De plus, l’absence de contact mécanique direct, le silence relatif de l’instrument et la quasi-absence d’odeur de carbonisation marquée améliorent sensiblement le confort du patient au fauteuil.
D’un point de vue pratique, le remodelage des gencives au laser entraîne également moins de saignements per-opératoires que l’électrochirurgie, ce qui facilite la visibilité dans des zones esthétiques critiques, notamment au niveau des incisives. Pour les restaurations prothétiques ou implantaires de haute exigence, cette meilleure maîtrise du profil gingival constitue un atout déterminant pour obtenir un résultat final harmonieux et durable.
Indications cliniques spécifiques du laser en gingivoplastie
Correction du sourire gingival par réduction de l’excès gingival
Le sourire gingival se caractérise par une exposition excessive de la gencive lors du sourire, souvent perçue comme inesthétique par les patients. Lorsque la cause principale est un excès de tissu gingival (et non une anomalie squelettique ou musculaire), la gingivoplastie au laser constitue une option thérapeutique de premier choix. Le praticien va redessiner la ligne gingivale pour rééquilibrer le rapport entre dents, gencives et lèvres.
Grâce à la précision du faisceau laser, il est possible de corriger dent par dent la hauteur des collets apparents, en respectant l’architecture festonnée physiologique de la gencive. L’utilisation d’un guide esthétique (gabarit en résine, “mock-up” ou traçage digital préalable) permet de visualiser en amont la future ligne du sourire et de la reproduire fidèlement au bloc opératoire. Vous vous demandez si cette intervention est lourde ? Dans la majorité des cas, elle est réalisée sous simple anesthésie locale, en une seule séance.
Au-delà de l’aspect esthétique, la réduction d’un excès gingival au laser peut également faciliter l’hygiène bucco-dentaire en supprimant des pseudo-poches où la plaque bactérienne s’accumule. C’est donc un traitement doublement bénéfique : amélioration de l’esthétique du sourire et diminution du risque de gingivite et de parodontite à long terme, à condition bien sûr de maintenir un brossage méticuleux.
Traitement des hyperplasies gingivales médicamenteuses induites par phénytoïne
Certaines médications, comme la phénytoïne (antiépileptique), la ciclosporine ou certains inhibiteurs calciques, peuvent induire des hyperplasies gingivales diffuses. Les gencives deviennent volumineuses, bosses, parfois douloureuses et gênent à la fois le brossage, la mastication et l’esthétique. Lorsque l’ajustement du traitement médicamenteux n’est pas possible ou insuffisant, le remodelage des gencives au laser est une solution particulièrement adaptée.
Dans ces situations, le laser permet une gingivectomie/gingivoplastie à grande échelle tout en limitant le saignement, ce qui serait beaucoup plus difficile avec un bistouri traditionnel. La fibre laser peut être utilisée en balayage régulier pour réduire significativement l’excès tissulaire, puis affiner les contours pour redonner aux papilles et aux marges gingivales une morphologie plus physiologique.
L’intérêt du laser dans les hyperplasies médicamenteuses ne se limite pas à la phase opératoire. La biostimulation induite par certaines longueurs d’onde (en particulier les diodes de faible puissance en mode “thérapeutique”) favorise une cicatrisation rapide et limite la douleur post-opératoire. La récidive dépendra ensuite de la persistance du facteur médicamenteux et de la qualité de l’hygiène bucco-dentaire, d’où l’importance d’un suivi régulier et d’une étroite collaboration avec le médecin prescripteur.
Remodelage des collets dentaires en prothèse fixée esthétique
En prothèse fixée esthétique (facettes, couronnes tout-céramique, bridges antérieurs), le profil gingival joue un rôle aussi important que la couleur ou la forme des dents prothétiques. Une gencive asymétrique, trop basse ou inflammatoire peut ruiner l’effet d’une restauration pourtant techniquement parfaite. Le laser trouve ici une indication idéale pour optimiser le contour gingival avant la réalisation ou la pose des prothèses.
Le praticien peut, par exemple, relever légèrement la marge gingivale sur une incisive plus courte que sa voisine, afin d’harmoniser les niveaux cervicaux. Il peut également élargir le sulcus et ajuster subtilement les papilles pour créer un environnement tissulaire favorable à l’émergence naturelle des couronnes. Cette approche est comparable au travail d’un joaillier qui ajuste le sertissage avant de poser une pierre précieuse : le “cadre” gingival doit être parfait pour mettre en valeur la céramique.
Un autre avantage du laser en prothèse fixée réside dans la possibilité de réaliser, le même jour, un dégagement gingival et une prise d’empreinte optique ou conventionnelle, grâce à l’hémostase immédiate. Le champ opératoire reste sec, sans besoin de cordonnets rétracteurs agressifs, ce qui réduit le traumatisme tissulaire et améliore la précision des limites prothétiques.
Gingivoplastie pré-implantaire pour optimisation des tissus mous péri-implantaires
En implantologie moderne, la gestion des tissus mous autour des implants est un facteur clé de succès à long terme. Avant même la pose d’un implant ou la connexion de la prothèse, il peut être nécessaire de remodeler la gencive pour obtenir une épaisseur, une hauteur et une forme optimales. Le laser intervient alors en gingivoplastie pré-implantaire pour sculpter les tissus mous péri-implantaires.
Concrètement, cela peut consister à créer un col péri-implantaire plus festonné, à approfondir légèrement un vestibule ou à régulariser des cratères gingivaux résiduels après extraction. Le laser permet de travailler avec une grande finesse autour de structures anatomiques délicates, en limitant les saignements et en réduisant le risque de contamination bactérienne, toujours critique en présence de biomatériaux ou d’implants.
Après la pose de l’implant, la technologie laser peut également être utilisée pour la mise en forme des tissus mous autour des piliers de cicatrisation ou des couronnes provisoires. Cette étape vise à dessiner des papilles interdentaires harmonieuses et un col gingival qui imite au mieux celui d’une dent naturelle, condition essentielle pour un résultat esthétique invisible et une stabilité à long terme des tissus péri-implantaires.
Protocole opératoire détaillé de la gingivoplastie laser
Anesthésie locale par articaïne et planification du tracé gingival
Le remodelage des gencives au laser se déroule en plusieurs étapes rigoureusement planifiées. La première consiste en une analyse esthétique complète : sourire au repos, sourire forcé, ligne des lèvres, symétrie des collets, largeur et hauteur des couronnes cliniques. Des photographies et, si nécessaire, un mock-up ou un wax-up numérique servent de guide pour déterminer la future ligne gingivale idéale.
Une fois le plan de traitement validé avec le patient, le praticien procède à une anesthésie locale, le plus souvent à base d’articaïne (4 %) avec vasoconstricteur, en infiltration supra-périostée. Cette anesthésie rapide et efficace garantit un confort optimal durant toute la gingivoplastie au laser. Le tracé gingival projeté est ensuite matérialisé, soit au crayon dermographique, soit à l’aide d’un guide transparent, afin de servir de repère pendant l’acte.
Dans certains cas complexes (sourire gingival sévère, prothèse globale), un sondage transgingival et un contrôle radiographique sont réalisés pour vérifier la distance entre la future marge gingivale et la crête osseuse. Cela permet de s’assurer que le remodelage respecte la largeur biologique et n’induit pas, à terme, une inflammation chronique. Comme en architecture, on ne modifie pas la façade sans tenir compte des fondations sous-jacentes.
Réglages techniques du laser : mode pulsé versus mode continu
Avant de débuter l’ablation, le praticien règle précisément son équipement laser. Le choix entre mode pulsé et mode continu dépend du type de laser, de l’épaisseur gingivale et de la finesse du travail à réaliser. En gingivoplastie esthétique, le mode pulsé est généralement privilégié, car il permet de délivrer une énergie élevée sur un temps très court, suivie d’une phase de repos durant laquelle la chaleur se dissipe.
Le mode continu, parfois utilisé pour les incisions plus franches ou pour l’hémostase, doit être manié avec plus de prudence, car il expose à un risque accru de surchauffe tissulaire si la fibre reste trop longtemps au même endroit. C’est un peu comme la différence entre passer rapidement un fer à repasser ou le laisser immobile sur le tissu : dans un cas on obtient un résultat lisse, dans l’autre on risque de brûler.
Les paramètres finaux (puissance en watts, durée d’impulsion, fréquence en hertz) sont ajustés en fonction des recommandations du fabricant, de l’expérience clinique et des réactions tissulaires observées en temps réel. L’embout ou la fibre utilisée (diamètre, mode contact ou non-contact) influence également la densité de puissance au point d’impact, et donc la vitesse de coupe et la qualité de surface.
Technique de vaporisation couche par couche du tissu gingival
Une fois les réglages validés, la gingivoplastie au laser débute par une vaporisation progressive du tissu excédentaire. La fibre est tenue comme un stylo, avec un angle léger par rapport à la surface de la gencive, et déplacée en mouvements continus ou en petits traits de va-et-vient. L’idée n’est pas de “creuser” profondément, mais d’enlever le tissu par fines couches successives jusqu’à atteindre le tracé souhaité.
Cette technique couche par couche offre un contrôle très fin de la topographie gingivale. Elle permet de créer des convexités naturelles au niveau des collets, de respecter la forme triangulaire des papilles et d’éviter les cratères ou les marches inesthétiques. Le praticien surveille en permanence la couleur et la texture de la surface : un aspect lisse et légèrement blanchâtre traduit une bonne coagulation, tandis qu’une carbonisation noire signale une énergie excessive.
Pour les cases où la hauteur de gencive à retirer est plus importante, la vaporisation est parfois combinée à des incisions d’excision partielle, les fragments de tissu étant ensuite retirés à la pince. Entre chaque phase, un rinçage doux au sérum physiologique et un essuyage avec une compresse humide permettent d’éliminer les débris carbonisés et de visualiser précisément le résultat intermédiaire.
Hémostase immédiate et contrôle de la carbonisation tissulaire
Un des grands avantages du remodelage des gencives au laser est l’hémostase immédiate. En pratique, le saignement est soit inexistant, soit limité à quelques suintements rapidement coagulés par un passage léger du faisceau en défocalisation. Ce champ opératoire “sec” est particulièrement précieux en secteur antérieur, où la moindre goutte de sang peut masquer la ligne gingivale et perturber l’appréciation esthétique.
Pour éviter une carbonisation excessive, le praticien adapte en permanence la distance fibre-tissu, la vitesse de déplacement et la puissance. Dès l’apparition d’un tissu trop noirci ou craquelé, les paramètres sont abaissés et la zone est soigneusement nettoyée. La règle d’or ? Laisser la gencive “brunir” légèrement sans jamais la brûler complètement. Un tissu modérément coagulé cicatrise mieux et plus vite qu’un tissu carbonisé en profondeur.
En fin d’intervention, une phase de biostimulation de faible intensité peut être réalisée sur la zone opérée, en mode non contact et avec des paramètres spécifiques. Cette photobiomodulation vise à réduire l’inflammation, la douleur post-opératoire et à accélérer la maturation du tissu de granulation. Aucun point de suture n’est généralement nécessaire, ce qui contribue au confort du patient et à la simplicité des soins post-opératoires.
Cicatrisation post-opératoire et gestion des suites thérapeutiques
La cicatrisation après une gingivoplastie laser est en général plus rapide et plus confortable qu’après une chirurgie au bistouri. Les patients décrivent le plus souvent une sensibilité modérée, plutôt qu’une douleur franche, bien contrôlée par des antalgiques simples de type paracétamol. L’œdème est limité, et la gencive prend progressivement un aspect rosé en une à deux semaines, avec un résultat esthétique stabilisé autour de 6 à 8 semaines.
Les recommandations post-opératoires visent à protéger le site et à optimiser la régénération tissulaire. On conseille habituellement une alimentation tiède et molle pendant 24 à 48 heures, l’éviction du tabac et de l’alcool, ainsi que l’utilisation d’un bain de bouche antiseptique (chlorhexidine ou équivalent) pendant une dizaine de jours. Le brossage doit être adapté : brosse chirurgicale souple sur la zone traitée, brosse classique sur les autres dents, en veillant à ne pas traumatiser la gencive en cours de cicatrisation.
Un contrôle clinique est programmé entre J7 et J15 pour vérifier l’évolution, retirer d’éventuels débris pseudo-membraneux et réévaluer l’hygiène. C’est aussi l’occasion de répondre aux questions fréquentes du patient : “Mes gencives vont-elles encore remonter ?”, “Combien de temps ce résultat va-t-il durer ?”. La stabilité à long terme dépendra largement du contrôle de plaque, de l’absence de traumatisme (piercing, brossage agressif) et, dans certains cas, de la correction des facteurs étiologiques (hypertonie labiale, surcharge prothétique, etc.).
Contre-indications absolues et relatives du remodelage gingival laser
Comme tout acte chirurgical, la gingivoplastie au laser présente des contre-indications qu’il est essentiel de respecter. Les contre-indications absolues comprennent notamment certains troubles de la coagulation non contrôlés, les allergies sévères aux anesthésiques locaux et l’impossibilité de maintenir une ouverture buccale suffisante. Dans ces situations, le risque opératoire est jugé supérieur au bénéfice esthétique attendu.
Il existe également des contre-indications relatives, à apprécier au cas par cas : diabète mal équilibré, tabagisme important, grossesse (surtout premier trimestre), pathologies cardiovasculaires instables, traitement par biphosphonates ou immunosuppresseurs. Chez ces patients, une collaboration étroite avec le médecin traitant ou le spécialiste est indispensable, et le protocole sera adapté (antibioprophylaxie éventuelle, limitation de l’étendue de l’acte, suivi rapproché).
Enfin, au-delà des aspects médicaux, la première “contre-indication” au remodelage des gencives au laser reste l’absence d’indication esthétique ou fonctionnelle claire. Un sourire légèrement gingival mais harmonieux, sans gêne ressentie par le patient, ne nécessite aucun traitement. De même, un patient incapable d’assurer une hygiène bucco-dentaire minimale ou de respecter les contrôles de maintenance ne sera pas un bon candidat, car le risque de récidive ou de complication parodontale serait trop élevé.
Coût et remboursement de la gingivoplastie laser en france
En France, la gingivoplastie au laser est considérée comme un acte de chirurgie parodontale à visée essentiellement esthétique, et n’est pas prise en charge par l’Assurance Maladie obligatoire. Le coût varie en fonction de l’étendue de la zone à traiter, du type de laser utilisé et de l’expertise du praticien. À titre indicatif, le tarif peut aller de 250 à 400 € pour 1 à 2 dents, et dépasser 800 à 1 500 € pour un remodelage complet du secteur antérieur supérieur dans le cadre d’un sourire gingival.
Certaines complémentaires santé (mutuelles) proposent toutefois un forfait annuel “parodontologie” ou “esthétique dentaire” qui peut partiellement couvrir ce type d’intervention. Il est donc recommandé de demander un devis détaillé à votre chirurgien-dentiste, comportant la description précise de l’acte (gingivoplastie laser, secteur traité, nombre de séances) et de le soumettre à votre mutuelle pour connaître le niveau de prise en charge éventuelle.
Au-delà du coût immédiat, il faut aussi considérer l’investissement à long terme que représente un remodelage des gencives au laser. En améliorant l’accès au brossage, en stabilisant les marges gingivales autour de restaurations prothétiques ou implantaires et en optimisant l’esthétique du sourire, cette technique contribue à la pérennité des traitements et au bien-être psychologique du patient. Comme souvent en santé dentaire, prévenir les complications ou éviter une reprise de traitement plus lourde s’avère, au final, plus économique que de différer indéfiniment la prise en charge.