L’implantologie dentaire moderne représente aujourd’hui l’une des révolutions les plus significatives de la médecine dentaire contemporaine. Cette discipline, qui combine précision chirurgicale et innovation technologique, offre aux patients des solutions de remplacement dentaire d’une fiabilité exceptionnelle. Les implants dentaires actuels atteignent des taux de succès dépassant 98% sur une période de dix ans, grâce aux avancées remarquables dans les matériaux biocompatibles et les techniques chirurgicales mini-invasives. Cette excellence thérapeutique s’appuie sur une compréhension approfondie des phénomènes d’ostéointégration et sur le développement de protocoles chirurgicaux de plus en plus raffinés.
Technologies d’implantologie dentaire : matériaux et innovations chirurgicales
Les progrès technologiques en implantologie dentaire ont transformé radicalement les approches thérapeutiques traditionnelles. Les matériaux contemporains et les innovations chirurgicales permettent désormais d’obtenir des résultats prévisibles même dans les situations cliniques les plus complexes. Cette évolution s’accompagne d’une miniaturisation des techniques et d’une optimisation des surfaces implantaires pour favoriser l’intégration osseuse.
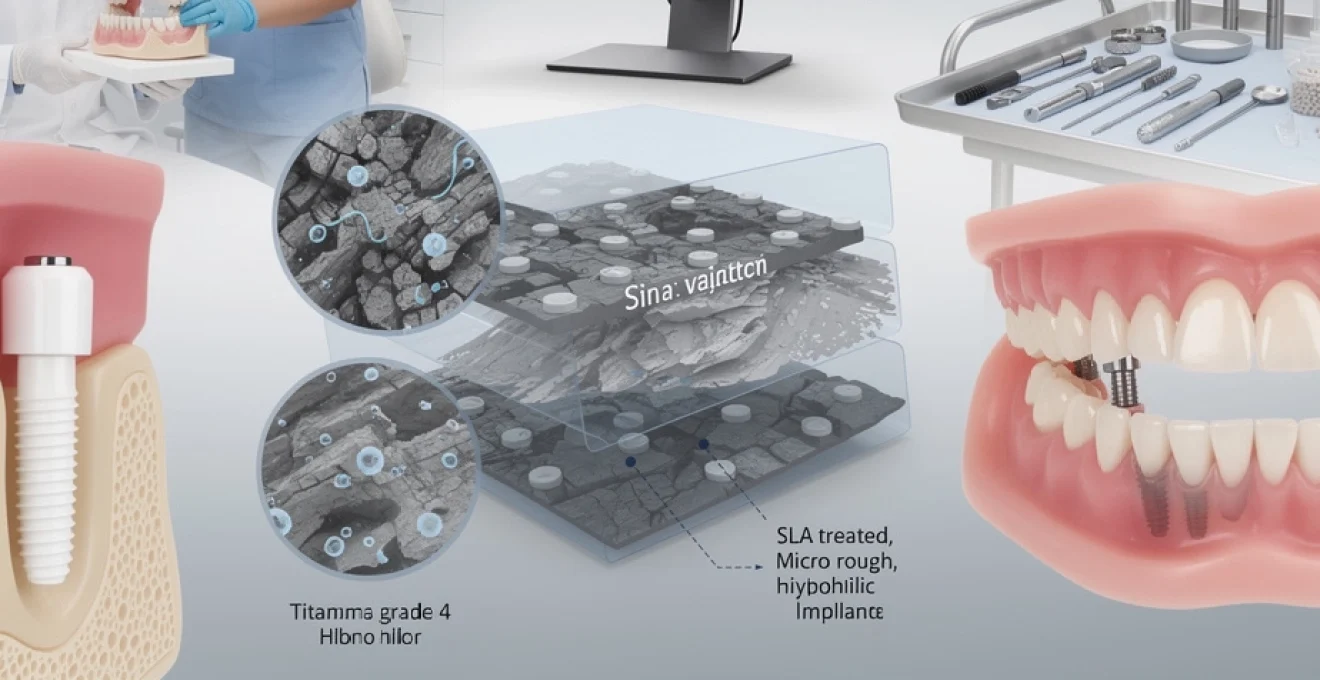
Implants en titane grade 4 versus alliages de zircone biocompatibles
Le titane de Grade 4 demeure le gold standard en implantologie moderne grâce à ses propriétés mécaniques exceptionnelles et sa biocompatibilité parfaite. Sa structure cristalline hexagonale compacte offre une résistance à la corrosion inégalée dans l’environnement buccal. Les études cliniques démontrent que les implants en titane Grade 4 présentent un module d’élasticité de 110 GPa, proche de celui de l’os cortical humain, favorisant ainsi une répartition optimale des contraintes mécaniques.
Les alliages de zircone, composés d’oxyde de zirconium stabilisé à l’yttrium, représentent une alternative esthétique remarquable pour les secteurs antérieurs. Leur couleur blanche naturelle élimine les risques de transparence gingivale observés avec les implants métalliques. Cependant, leur module d’élasticité supérieur de 200 GPa nécessite une évaluation minutieuse des forces occlusales pour éviter les concentrations de contraintes dans l’os péri-implantaire.
Surface SLA (sandblasted, large-grit, acid-etched) et ostéointégration accélérée
La technologie SLA révolutionne l’interface os-implant en créant une topographie de surface optimisée pour l’adhésion cellulaire. Ce traitement de surface combine un sablage aux particules d’alumine de 250-500 μm suivi d’un mordançage à l’acide fluorhydrique et nitrique. Cette double action génère une rugosité contrôlée de 1,5 à 3 μm, idéale pour la prolifération ostéoblastique.
Les surfaces SLA augmentent la surface de contact os-implant de 300% par rapport aux surfaces usinées traditionnelles. Cette architecture microscopique favorise la formation d’un caillot sanguin stable lors de l’insertion, étape cruciale pour initier la cascade de cicatrisation osseuse. Les études histomorphométriques révèlent une augmentation du contact os-implant de 65% à 8 semaines post-implantation avec les surfaces SLA.
La technologie SLA représente un tournant décisif dans l’accélération de l’ostéointégration, permettant des protocoles de mise en charge précoce avec une sécurité clinique remarquable.</blockqu
En pratique clinique, cette optimisation se traduit par une stabilité primaire renforcée et une réduction des délais avant la pose de la prothèse. Pour vous, cela signifie des protocoles plus courts et une mastication fonctionnelle retrouvée plus rapidement, tout en maintenant un haut niveau de sécurité biologique.
Implants nobel biocare replace et système straumann BLX
Parmi les gammes d’implants dentaires modernes, les systèmes Nobel Biocare Replace et Straumann BLX occupent une place de référence. Les implants Nobel Replace se caractérisent par une macro-géométrie radiculaire anatomique, inspirée de la forme naturelle de la racine dentaire. Leur col légèrement évasé et leurs spires progressives facilitent l’obtention d’une stabilité primaire élevée, même en présence d’os de densité réduite.
Le système Straumann BLX, quant à lui, a été spécifiquement conçu pour la mise en charge immédiate et les protocoles accélérés. Il associe un design conique auto-taraudant à une surface avancée de type SLActive hydrophile. Cette combinaison permet une insertion contrôlée, avec un couple d’ancrage élevé, tout en limitant le stress sur l’os cortical. Pour les réhabilitations complètes de type All-on-4 ou All-on-6, ces implants offrent une sécurité accrue dans les zones postérieures souvent plus fragiles.
Un autre avantage de ces systèmes réside dans la compatibilité avec des solutions numériques intégrées. Les bibliothèques implantaires sont disponibles dans la plupart des logiciels de planification 3D et de CFAO, ce qui facilite la conception de guides chirurgicaux et de prothèses sur mesure. En pratique, cela réduit les imprécisions cumulées et améliore la précision de la position implantaire par rapport au projet prothétique initial.
Nanotechnologie appliquée aux surfaces implantaires hydrophiles
L’intégration des nanotechnologies a marqué une nouvelle étape dans l’évolution des implants dentaires. Au-delà de la simple rugosité microscopique, les surfaces modernes présentent aujourd’hui des nano-textures contrôlées qui modifient l’énergie de surface et la mouillabilité. Les surfaces hydrophiles, comme SLActive ou TiUltra, sont capables de capter plus efficacement le sang et les protéines plasmatiques au moment de l’insertion.
Concrètement, cela se traduit par une formation plus rapide du caillot sanguin et une colonisation cellulaire accélérée. Des études cliniques à 3 et 6 mois montrent une augmentation significative du bone-to-implant contact (BIC) et une meilleure stabilité secondaire, notamment chez les patients à risque (fumeurs modérés, diabétiques contrôlés). Pour vous, patient, c’est un peu comme si l’implant « collait » plus vite à l’os, réduisant la phase délicate de cicatrisation.
Ces surfaces nanostructurées hydrophiles sont particulièrement intéressantes dans les protocoles de mise en charge précoce et immédiate. Elles permettent d’anticiper la pose des couronnes ou bridges sans compromettre la sécurité biologique. Néanmoins, leur performance reste étroitement liée à la qualité de la chirurgie et au strict respect des protocoles d’asepsie, d’où l’importance de choisir un implantologue formé à ces technologies de pointe.
Protocoles chirurgicaux et techniques de mise en place implantaire
Les progrès en implantologie ne se limitent pas aux matériaux : les protocoles chirurgicaux ont eux aussi profondément évolué. Grâce à l’imagerie 3D, à la chirurgie guidée et aux techniques mini-invasives, la pose d’implants dentaires est aujourd’hui plus précise, plus confortable et mieux personnalisée. La tendance actuelle vise à adapter le protocole au profil du patient plutôt qu’à appliquer un schéma unique.
Chirurgie guidée par CBCT et planification 3D avec logiciel NobelClinician
La chirurgie guidée repose sur l’utilisation d’un cone beam (CBCT) combiné à un logiciel de planification 3D comme NobelClinician, coDiagnostiX ou BlueSky Plan. Le principe est simple : à partir des images DICOM du scanner et des fichiers STL des empreintes numériques, le praticien superpose l’anatomie osseuse réelle et le projet prothétique virtuel. Il peut alors positionner chaque implant en tenant compte des nerfs, des sinus, de la densité osseuse et de l’esthétique finale.
Une fois la planification validée, un guide chirurgical stéréolithographié est fabriqué, intégrant des douilles métalliques qui orientent précisément les forets et les implants. Cette approche réduit les marges d’erreur et sécurise les zones anatomiques à risque, tout en permettant une chirurgie souvent plus rapide et plus douce. Pour des cas complexes ou des réhabilitations complètes, la chirurgie guidée devient un véritable « GPS » pour l’implantologue.
On pourrait penser que la présence d’un guide suffit à tout, mais la réalité est plus nuancée. Les études montrent en moyenne une déviation de l’ordre de 1 mm au col et 1,5 mm à l’apex, avec une angulation pouvant varier de 3 à 5 degrés. C’est pourquoi l’expertise du chirurgien, son sens de l’anatomie et sa capacité à ajuster en temps réel restent indispensables, même en chirurgie guidée.
Technique flapless et préservation des tissus mous péri-implantaires
La chirurgie flapless, ou sans lambeau, consiste à insérer l’implant à travers la gencive sans incision large ni décollement du périoste. Souvent associée à un guide chirurgical ou à un punch gingival, cette technique est particulièrement intéressante pour préserver la vascularisation des tissus mous et limiter l’inconfort post-opératoire. Pour le patient, cela signifie moins de douleurs, moins de saignements et une cicatrisation plus rapide.
Biologiquement, la préservation des tissus mous péri-implantaires contribue à maintenir le niveau osseux marginal et à stabiliser le contour gingival. C’est un atout majeur dans les zones esthétiques où la ligne du sourire doit rester harmonieuse. On peut comparer cette approche à une « micro-chirurgie » qui respecte au maximum les structures existantes, au lieu de tout ouvrir pour reconstruire ensuite.
La technique flapless requiert toutefois une planification extrêmement précise. Elle n’est pas recommandée en cas de déficit osseux important, d’atrophie marquée ou lorsque l’anatomie n’est pas parfaitement connue. Dans ces situations, l’ouverture d’un lambeau permet de visualiser directement l’os et d’adapter la stratégie chirurgicale (greffe, expansion, modification du site). L’implantologue choisira donc la méthode la plus sûre en fonction de votre cas.
Mise en charge immédiate versus protocole de cicatrisation submergée
La question de la mise en charge – immédiate ou différée – est au cœur des protocoles modernes en implantologie. La mise en charge immédiate consiste à placer une prothèse provisoire (couronne ou bridge) dans les 24 à 72 heures suivant la pose des implants, à condition que la stabilité primaire soit suffisante (souvent > 35 Ncm). Cette approche offre un confort esthétique et fonctionnel quasi instantané, très apprécié des patients actifs.
À l’inverse, le protocole submergé classique laisse l’implant enfoui sous la gencive pendant 2 à 6 mois, sans sollicitation fonctionnelle. Cette cicatrisation en deux temps reste l’option la plus prudente chez les patients à risque ou lorsque la qualité osseuse est médiocre. C’est un peu la différence entre emprunter une autoroute bien dégagée ou une route de montagne en hiver : si les conditions ne sont pas parfaites, mieux vaut avancer lentement mais sûrement.
En pratique, de nombreux protocoles intermédiaires existent, comme la mise en charge précoce (entre 6 et 8 semaines). Le choix dépendra de la densité osseuse, du type d’implant, du nombre de supports, de votre hygiène bucco-dentaire et de vos habitudes (tabac, bruxisme, etc.). L’objectif reste le même : sécuriser l’ostéointégration tout en optimisant votre qualité de vie pendant le traitement.
Gestion des extractions-implantations immédiates et comblement osseux
L’extraction-implantation immédiate consiste à poser un implant dans l’alvéole fraîchement extraite, au cours de la même séance. Cette technique permet de préserver au mieux le volume osseux et le contour gingival, limitant ainsi la résorption post-extractionnelle. Elle est particulièrement intéressante dans les secteurs antérieurs, lorsque l’esthétique est une priorité et que les conditions infectieuses sont contrôlées.
Dans ce contexte, un espace résiduel subsiste souvent entre la paroi osseuse et l’implant, surtout au niveau vestibulaire. Il est alors comblé à l’aide de biomatériaux (xénogreffes, allogreffes ou substituts synthétiques) et recouvert d’une membrane de régénération guidée. On parle parfois de technique de la « double zone » : stabilisation de l’implant dans l’os apical et reconstruction de la paroi vestibulaire.
Ce protocole demande une sélection stricte des cas et une exécution méticuleuse. Une infection active, un déficit de la paroi vestibulaire ou un biotype gingival trop fin peuvent rendre l’extraction-implantation immédiate plus risquée. Dans ces situations, le praticien optera plutôt pour une extraction atraumatique suivie d’une greffe de préservation alvéolaire, avec pose d’implant différée de quelques mois.
Protocole all-on-4 et réhabilitation complète sur implants multiples
Le concept All-on-4, popularisé par Nobel Biocare, permet de réhabiliter une arcade édentée avec seulement quatre implants, dont deux postérieurs inclinés. Cette disposition optimise l’utilisation de l’os disponible, évite souvent les greffes osseuses lourdes et autorise une mise en charge immédiate avec une prothèse fixe vissée. Pour les patients édentés ou porteurs de prothèses amovibles instables, c’est un véritable changement de vie.
Dans les cas où le volume osseux le permet, des protocoles All-on-6 ou All-on-X (6 à 8 implants) sont parfois privilégiés pour répartir davantage les charges masticatoires et augmenter la redondance en cas de complication sur un implant. La prothèse transvissée peut être réalisée en résine renforcée au départ, puis remplacée par une structure définitive en métal-céramique ou en zircone monolithique.
Ces protocoles nécessitent une planification globale très rigoureuse, intégrant l’occlusion, le support labial, la phonétique et l’hygiène. On ne se contente pas de « remettre des dents » : on reconstruit un système fonctionnel complet. C’est pourquoi un travail d’équipe entre implantologue, prothésiste et parfois orthodontiste ou parodontiste est souvent indispensable pour garantir un résultat stable et esthétique sur le long terme.
Régénération osseuse et techniques de reconstruction pré-implantaire
Lorsque le volume osseux est insuffisant, il est parfois nécessaire de reconstruire la crête avant ou pendant la pose des implants. Les techniques de régénération osseuse pré-implantaire ont pour but de recréer un site receveur stable, capable de supporter un implant de longueur et de diamètre adéquats. Cette étape peut sembler technique, mais elle conditionne directement la durabilité et l’esthétique du traitement implantaire.
Greffe osseuse autogène versus substituts osseux Bio-Oss et BoneCeramic
La greffe osseuse autogène, prélevée sur le patient lui-même (menton, branche mandibulaire, calvaria, crête iliaque), reste le « gold standard » en termes de potentiel de régénération. Elle apporte non seulement une matrice, mais aussi des cellules ostéogéniques vivantes et des facteurs de croissance. En contrepartie, elle implique un second site opératoire, avec un temps chirurgical et une morbidité accrus.
Les substituts osseux xénogènes comme Bio-Oss (origine bovine) et les biomatériaux biphasés comme BoneCeramic (association d’hydroxyapatite et de phosphate tricalcique) offrent une alternative fiable dans de très nombreuses indications. Ils agissent principalement comme supports ostéoconducteurs, permettant à l’os du patient de se développer progressivement au sein du greffon. Leur résorption lente aide à maintenir le volume dans le temps, ce qui est crucial en zone esthétique.
En pratique, la majorité des reconstructions pré-implantaires associent aujourd’hui de petites quantités d’os autogène (copeaux) à un biomatériau type Bio-Oss ou BoneCeramic, dans un ratio adapté au cas. Cette stratégie mixte limite la morbidité tout en optimisant la qualité du néo-os. Le choix du matériau dépendra de la taille du défaut, de la localisation et du délai envisagé avant la pose ou la mise en charge des implants.
Technique de régénération osseuse guidée avec membranes résorbables
La régénération osseuse guidée (ROG) repose sur l’utilisation de membranes barrières pour protéger le site de greffe des tissus mous envahissants. Les membranes résorbables en collagène sont aujourd’hui largement privilégiées pour leur biocompatibilité et leur simplicité d’utilisation. Elles agissent comme un « toit » protecteur, sous lequel l’os peut se reformer sans compétition fibroblastique.
Dans un protocole typique, le chirurgien remplit le défaut avec un biomatériau (ou un mélange avec de l’os autogène), puis adapte une membrane collagénique préformée qu’il stabilise par des sutures ou des micro-vis en titane. La membrane se résorbe progressivement en 3 à 6 mois, laissant place à un tissu osseux remodelé. Ce principe est particulièrement efficace pour les défauts de petite à moyenne taille, comme les déhiscences et fenestrations autour des implants.
Les membranes non résorbables en PTFE renforcé au titane peuvent encore être indiquées pour des reconstructions volumineuses ou des augmentations verticales. Elles exigent toutefois une seconde intervention pour être retirées, avec un risque accru d’exposition. Là encore, le choix du protocole sera individualisé en fonction du volume à restaurer, du site et des contraintes fonctionnelles et esthétiques.
Sinus lift par approche crestale et latérale avec matériaux xenogènes
Au maxillaire postérieur, la pneumatisation des sinus et la résorption osseuse rendent souvent la hauteur disponible insuffisante pour placer des implants de longueur standard. Le sinus lift, ou élévation sinusienne, permet d’augmenter cette hauteur en comblant partiellement le plancher sinusien. Deux approches principales existent : la voie latérale et l’approche crestale.
L’approche latérale consiste à créer une fenêtre osseuse sur la paroi externe du sinus, à décoller délicatement la membrane de Schneider, puis à insérer un biomatériau (souvent Bio-Oss ou un autre matériau xénogène) sous la membrane. Cette technique est indiquée lorsque la hauteur osseuse résiduelle est inférieure à 5-6 mm, et qu’un gain vertical important est nécessaire. Elle peut être réalisée en un ou deux temps, avec ou sans pose simultanée des implants.
L’approche crestale, décrite par Summers, utilise des ostéotomes ou des forets spécifiques introduits par le sommet de la crête alvéolaire. Elle est réservée aux déficits modérés, lorsque la hauteur osseuse résiduelle est suffisante pour stabiliser l’implant (souvent ≥ 6-7 mm). L’élévation de la membrane est alors plus limitée, mais l’invasivité globale est réduite. Dans les deux cas, le recours à des matériaux xénogènes à résorption lente permet de maintenir durablement le volume sous-sinusien.
Expansion crestale et ostéotomes de summers pour densification osseuse
En présence d’une crête étroite mais de bonne hauteur, l’expansion crestale constitue une alternative intéressante à la greffe osseuse. À l’aide d’ostéotomes progressifs ou d’instruments piézoélectriques, le praticien dilate latéralement la crête en comprimant l’os spongieux. Ce geste entraîne une densification osseuse locale, comparable au compactage d’un sol avant la pose de fondations.
La technique de Summers, initialement développée pour les élévations sinusiennes par voie crestale, a été adaptée à cette expansion horizontale. Elle permet souvent la pose simultanée des implants, tant que l’intégrité des corticales est préservée. Cette approche est particulièrement utile au maxillaire postérieur, où l’os est plus spongieux et donc plus facilement modulable.
Comme toute technique, l’expansion crestale a ses limites : un os trop corticalisé, une crête extrêmement fine ou des défauts combinés verticaux et horizontaux imposeront plutôt une greffe d’apposition ou une ROG. Une analyse 3D préalable par CBCT est donc incontournable pour choisir la stratégie la plus adaptée et réduire le risque de fracture de la crête.
Prothèse sur implants : conception et matériaux de restauration
Une fois les implants ostéointégrés, la réussite du traitement dépend largement de la qualité de la prothèse implanto-portée. Conception, matériaux, mode de fixation et intégration occlusale déterminent la longévité de l’ensemble et votre confort au quotidien. On parle souvent d’implants, mais c’est la partie visible – la prothèse – qui assure la fonction masticatoire, l’esthétique du sourire et la phonétique.
Les restaurations unitaires et bridges sur implants peuvent être fixées soit par scellement (couronne scellée sur un pilier) soit par vissage direct (couronne transvissée). La solution transvissée facilite l’entretien et les éventuelles réparations, car la prothèse peut être déposée sans l’endommager. En contrepartie, elle impose une planification rigoureuse pour que le puits de vis ne débouche pas au niveau des faces esthétiques, en particulier dans le secteur antérieur.
Concernant les matériaux, les prothèses céramo-métalliques restent une valeur sûre, associant une armature métallique (alliage cobalt-chrome, titane ou zircone) à une céramique de stratification. La zircone monolithique s’est cependant imposée ces dernières années pour sa résistance et son esthétique, surtout en zone postérieure et pour les prothèses complètes type All-on-X. Sa translucidité et ses teintes personnalisables permettent d’obtenir des résultats très naturels, à condition de respecter les principes occlusaux.
Pour les restaurations provisoires, les résines PMMA usinées en CFAO offrent une excellente précision d’ajustage et une bonne résistance temporaire. Elles jouent un rôle clé dans la phase d’essai esthétique et fonctionnelle : ligne du sourire, soutien labial, prononciation des phonèmes… Vous devenez ainsi acteur de votre résultat final, en validant avec l’équipe soignante la forme et la teinte de vos futures dents avant la réalisation de la prothèse définitive.
Complications implantaires et maintenance péri-implantaire
Même si les implants dentaires affichent des taux de succès très élevés, ils ne sont pas exempts de complications. Celles-ci peuvent être biologiques (mucosite, péri-implantite) ou mécaniques (descellement, fracture de vis, usure de prothèse). La bonne nouvelle, c’est que la plupart de ces problèmes peuvent être prévenus ou pris en charge précocement grâce à une maintenance rigoureuse.
La mucosite péri-implantaire correspond à une inflammation réversible des tissus mous autour de l’implant, souvent liée à une accumulation de plaque et à une hygiène insuffisante. Non traitée, elle peut évoluer vers une péri-implantite, caractérisée par une perte osseuse progressive. On peut la comparer à une « parodontite de l’implant » : plus elle est détectée tôt, plus les chances de stabilisation sont élevées.
Sur le plan mécanique, les fractures de céramique, les desserrages de vis ou les usures prématurées surviennent le plus souvent en cas de surcharge occlusale ou de bruxisme non contrôlé. Le port d’une gouttière nocturne, l’ajustement occlusal et le choix de matériaux adaptés à votre profil fonctionnel sont autant de leviers pour limiter ces risques. Là encore, la collaboration entre vous et l’équipe soignante est déterminante.
Une maintenance péri-implantaire structurée repose sur des visites régulières, généralement tous les 6 à 12 mois selon votre situation. Lors de ces rendez-vous, le praticien contrôle la stabilité des implants, l’état des muqueuses, la profondeur de sondage et la présence éventuelle de saignements. Un détartrage adapté (avec inserts spécifiques non agressifs) et un renforcement des consignes d’hygiène (brosses interdentaires, hydropulseur, techniques de brossage) complètent cette prévention active.
Critères de sélection patients et contre-indications médicales spécifiques
Enfin, la réussite d’un traitement implantaire commence bien avant la chirurgie, par une sélection rigoureuse des indications et une analyse globale de votre état de santé. L’implantologie n’est pas une solution « standard » : elle doit être adaptée à votre profil médical, vos habitudes de vie, vos attentes esthétiques et fonctionnelles, ainsi que votre capacité à maintenir une bonne hygiène bucco-dentaire.
Parmi les facteurs de risque majeurs, on retrouve le tabagisme important, le diabète mal équilibré, les maladies parodontales actives, certaines pathologies cardiaques non stabilisées, les traitements par biphosphonates intraveineux ou les antirésorptifs puissants, ainsi que les états d’immunodépression sévère. Ces situations ne constituent pas toujours une contre-indication absolue, mais imposent une évaluation spécialisée et parfois une adaptation du protocole, voire le choix d’alternatives prothétiques non implantaires.
À l’inverse, de nombreux patients initialement jugés « difficiles » peuvent aujourd’hui bénéficier d’implants grâce aux progrès de la régénération osseuse, de la chirurgie guidée et des surfaces implantaires optimisées. L’âge en soi n’est pas une contre-indication : ce sont plutôt l’état de santé général, la médication, la motivation et la dextérité manuelle (pour l’hygiène) qui priment. Un patient âgé, motivé et bien suivi peut obtenir d’excellents résultats, parfois meilleurs qu’un sujet jeune peu assidu.
En pratique, un bilan pré-implantaire complet associe un entretien médical détaillé, un examen clinique bucco-dentaire, une analyse radiologique 3D et, si nécessaire, l’avis de votre médecin traitant ou d’un spécialiste. L’objectif n’est pas de « vendre un implant » à tout prix, mais de déterminer si un traitement implantaire est la meilleure solution pour vous, à ce moment précis de votre vie. C’est cette approche individualisée, fondée sur la science et le dialogue, qui fait aujourd’hui la force de l’implantologie moderne.