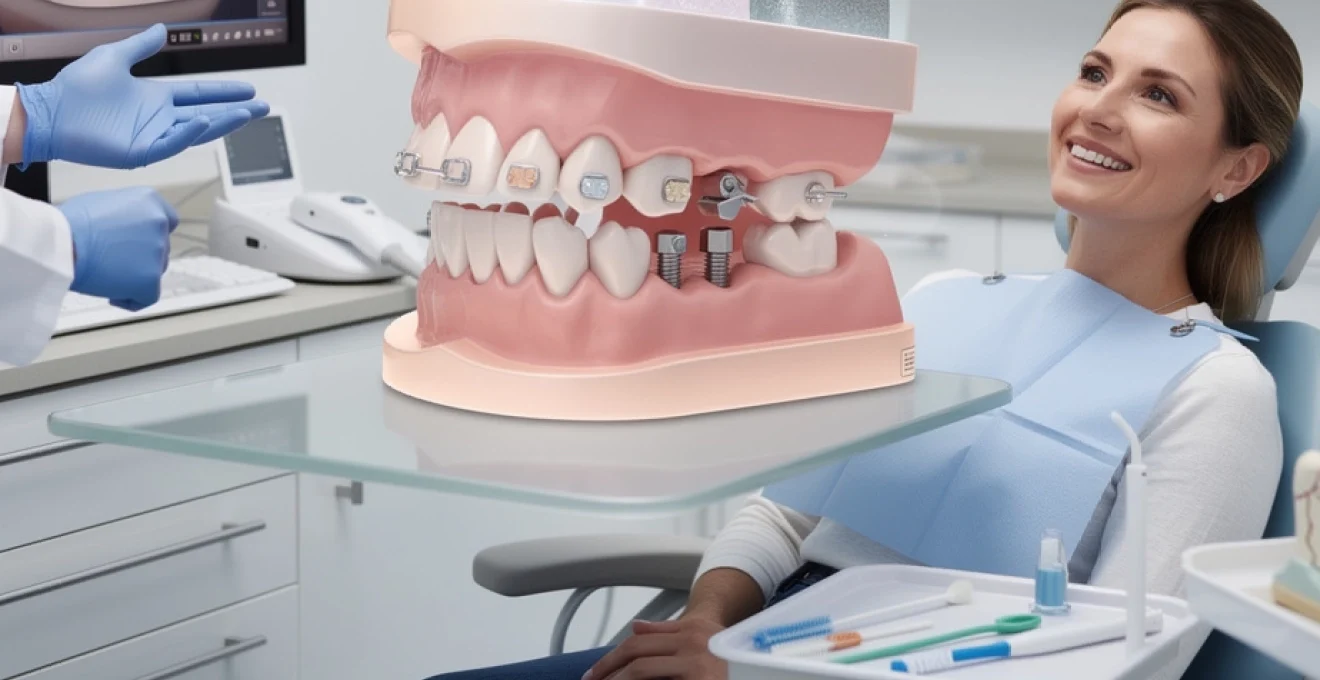
Les bridges dentaires représentent une solution prothétique de référence pour remplacer une ou plusieurs dents manquantes, offrant une alternative fixe aux prothèses amovibles. Cette technique restauratrice permet de combler l’espace laissé par les dents absentes en prenant appui sur les dents adjacentes ou sur des implants dentaires. Avec l’évolution des matériaux et des techniques, les bridges modernes offrent une esthétique remarquable et une fonctionnalité optimale. Leur conception permet de restaurer non seulement l’apparence du sourire, mais également les fonctions masticatoires et phonétiques essentielles au quotidien.
Types de bridges dentaires : prothèses fixées partielles et leurs spécificités techniques
La diversité des bridges dentaires disponibles aujourd’hui permet aux praticiens d’adapter le traitement prothétique aux spécificités anatomiques et fonctionnelles de chaque patient. Chaque type de bridge présente des indications cliniques précises et des protocoles de mise en œuvre distincts. Le choix du type de bridge dépend de nombreux facteurs incluant la position des dents manquantes, l’état des dents piliers, la qualité du support osseux et les exigences esthétiques du patient.
Bridge dentaire traditionnel en céramique sur armature métallique
Le bridge traditionnel céramo-métallique demeure la solution de référence pour de nombreuses situations cliniques. Cette technique consiste à créer une armature métallique résistante recouverte de céramique dentaire pour l’esthétique. L’armature, généralement réalisée en alliage de chrome-cobalt ou en alliage précieux, assure la résistance mécanique nécessaire pour supporter les forces masticatoires importantes. La céramique de recouvrement permet d’obtenir une teinte et une translucidité proches de l’émail dentaire naturel, garantissant une intégration esthétique harmonieuse.
Cette technique nécessite une préparation minutieuse des dents piliers avec une réduction dentaire d’environ 1,5 à 2 mm sur toutes les faces. Le protocole de préparation respecte des principes biomécaniques précis : dépouille de 6 degrés, finition en chanfrein ou congé, préservation de la vitalité pulpaire autant que possible. La durée de vie moyenne d’un bridge céramo-métallique bien réalisé et entretenu se situe entre 10 et 15 ans, avec des taux de succès clinique supérieurs à 90% à 10 ans selon les études longitudinales.
Bridge cantilever : indications cliniques pour les secteurs antérieurs
Le bridge cantilever, également appelé bridge en extension, constitue une solution particulière lorsqu’il n’existe qu’une seule dent adjacente à l’espace édenté. Cette conception biomécanique spécifique crée un bras de levier qui concentre les contraintes sur la dent pilier unique. Par conséquent, cette technique est principalement réservée aux secteurs antérieurs où les forces masticatoires sont moindres, notamment pour le remplacement d’incisives latérales ou de canines.
L’indication du bridge cantilever requiert une évaluation rigoureuse du rapport couronne-racine de la dent pilier, qui doit idéalement être de 1:2 pour assurer une stabilité à long terme. La dent d’ancrage doit présenter un support parodontal sain avec une hauteur d’os alvéolaire suffisante. Cette technique permet d’éviter la mutilation d’une dent saine controlatérale, respectant ainsi les principes de dentisterie conservatrice moderne. Toutefois, le taux de complications mécaniques reste plus élevé comparati
ves que pour un bridge classique bi-pilier. Un suivi régulier est donc indispensable pour contrôler l’absence de mobilité, de fissures céramiques ou de signes de surcharge occlusale. Dans certains cas, le praticien privilégiera des matériaux à haute résistance (zircone monolithique) pour limiter le risque de fracture dans le temps.
Bridge maryland collé : technique adhésive conservatrice
Le bridge Maryland, ou bridge collé, repose sur une approche minimale invasive. Au lieu de couronner complètement les dents piliers, le prothésiste réalise une ou deux ailettes métalliques ou céramiques qui seront collées sur la face palatine ou linguale des dents adjacentes. La préparation se limite le plus souvent à un léger fraisage de l’émail pour créer des zones de rétention et optimiser le collage adhésif.
Cette solution est particulièrement indiquée pour le remplacement d’une dent antérieure unique, chez un patient jeune ou lorsque l’on souhaite préserver au maximum la structure dentaire saine. La clé du succès réside dans la qualité du protocole adhésif : isolement rigoureux, mordançage de l’émail, application contrôlée des systèmes de collage modernes et scellement avec un composite de résine renforcé. Lorsque ces étapes sont respectées, la durée de vie clinique moyenne peut dépasser 5 à 7 ans.
Le bridge Maryland présente toutefois certaines limites. Le risque de descellement reste plus élevé qu’avec un bridge conventionnel, en particulier en cas de surcharge fonctionnelle, de bruxisme ou de défaut d’occlusion. De plus, l’indication est plus délicate en secteur postérieur, où les forces masticatoires sont importantes. C’est pourquoi ce type de bridge est essentiellement réservé à l’arcade antérieure, dans un contexte de bonne hygiène bucco-dentaire et de parodonte sain.
Bridge sur implants dentaires : protocole all-on-4 et solutions hybrides
Le bridge sur implants dentaires permet de restaurer un édentement étendu, voire complet, sans recourir à une prothèse amovible traditionnelle. Les implants jouent alors le rôle de racines artificielles, sur lesquelles vient se fixer un bridge transvissé ou scellé. Dans les cas de réhabilitation complète d’arcade, le concept All-on-4 s’est imposé comme une solution fiable : quatre implants stratégiquement positionnés supportent un bridge complet de 10 à 12 éléments.
Le protocole All-on-4 combine implants droits antérieurs et implants postérieurs inclinés pour optimiser le volume osseux disponible et éviter, lorsque c’est possible, des greffes osseuses complexes. Dans de nombreuses situations, une mise en charge immédiate est envisageable : un bridge provisoire vissé est posé le jour même de la chirurgie, permettant au patient de retrouver rapidement une fonction et une esthétique satisfaisantes. Le bridge définitif, souvent en zircone ou en structure métallique recouverte de résine composite, est réalisé après la phase d’ostéointégration.
Entre ces réhabilitations complètes et le simple bridge dento-porté, il existe des solutions hybrides : bridges segmentaires sur 2 ou 3 implants, bridges transvissés sur barre implantaire, ou encore prothèses fixes-hybrides résine/zircone. Le choix dépend du nombre d’implants, du volume osseux, du contexte esthétique et des attentes du patient. Vous vous demandez si un bridge sur implants est adapté à votre situation ? Seul un bilan implantaire complet (scanner 3D, étude occlusale, analyse du sourire) permettra d’établir un plan de traitement personnalisé.
Matériaux prothétiques avancés : zircone, céramique feldspathique et alliages
L’évolution des biomatériaux a profondément transformé la conception des bridges dentaires. Aux côtés des traditionnels alliages métalliques recouverts de céramique, de nouvelles générations de céramiques haute performance, de polymères techniques et d’alliages optimisés permettent d’améliorer la résistance mécanique, l’esthétique et la biocompatibilité des prothèses. Le choix du matériau impacte directement la longévité du bridge, sa discrétion visuelle et son comportement face aux forces masticatoires.
Pour le patient, ces avancées se traduisent par des bridges plus fins, plus légers et plus esthétiques, souvent réalisés à l’aide de technologies CFAO (Conception et Fabrication Assistées par Ordinateur). Pour le praticien, elles offrent une plus grande liberté thérapeutique : il est désormais possible d’adapter finement le matériau à la zone traitée (antérieure vs postérieure), au type de bridge (cantilever, Maryland, All-on-4) et au profil fonctionnel (bruxisme, parafonctions).
Zircone monolithique : propriétés mécaniques et esthétiques
La zircone monolithique s’est imposée comme un matériau de choix pour les bridges dentaires, notamment en secteur postérieur. Issue de l’oxyde de zirconium stabilisé à l’yttrium, elle présente une résistance à la flexion pouvant dépasser 1000 MPa, bien supérieure à celle des céramiques feldspathiques. En pratique, cela signifie une excellente résistance à la fracture, même dans des bridges longs ou soumis à de fortes contraintes occlusales.
Sur le plan esthétique, les zircones de dernière génération (zircone multichromatique ou haute translucidité) offrent une teinte et une translucidité nettement améliorées par rapport aux premiers matériaux. Bien qu’un peu moins translucide qu’une céramique feldspathique pure, la zircone monolithique donne un rendu très satisfaisant, surtout lorsqu’elle est maquillée et glacée par le prothésiste. Elle constitue ainsi un excellent compromis entre robustesse et esthétique pour un bridge dentaire durable.
Un autre avantage majeur de la zircone réside dans sa biocompatibilité et sa faible rétention de plaque bactérienne. Les tissus gingivaux tolèrent généralement très bien ce matériau, avec une inflammation marginale moindre qu’avec certains alliages métalliques. Pour les patients présentant un biotype gingival fin ou un sourire haut, la zircone colore également moins les tissus que certains métaux, limitant l’apparition de liserés gris au collet.
Céramique pressée IPS e.max : technique de stratification
La céramique pressée de type IPS e.max (lithium-disilicate) est particulièrement appréciée pour les bridges courts à forte exigence esthétique, notamment en secteur antérieur. Sa résistance à la flexion, comprise entre 400 et 500 MPa, permet de réaliser des bridges de 3 éléments dans certaines indications, sous réserve d’un design prothétique optimisé et d’une occlusion bien contrôlée. Sa grande force réside dans sa capacité à reproduire finement la couleur et la translucidité des dents naturelles.
La technique de stratification consiste à presser une armature en disilicate de lithium, puis à appliquer par couches successives différentes masses céramiques feldspathiques. Le prothésiste peut ainsi jouer sur les effets de mamelons, d’opalescence ou de translucidité incisale pour un rendu très naturel. Pour un patient soucieux d’esthétique du sourire, la combinaison bridge IPS e.max et collage adhésif peut offrir un résultat proche d’une dentition intacte.
Comme toute céramique vitreuse, l’IPS e.max nécessite cependant un strict respect des règles de collage (sablage, mordançage à l’acide fluorhydrique de l’intrados, application de silane) et une épaisseur minimale de matériau pour garantir sa pérennité. Elle sera donc privilégiée dans des cas où l’espace prothétique est suffisant et les contraintes mécaniques modérées, par exemple pour un bridge dentaire antérieur à trois éléments sur dents vitales bien réparties.
Alliages précieux et semi-précieux : compatibilité biomédicale
Malgré l’essor des céramiques tout céramique et des matériaux comme la zircone, les alliages métalliques précieux et semi-précieux conservent une place importante en prothèse fixée. Les alliages à base d’or, de platine ou de palladium offrent une excellente biocompatibilité, une stabilité chimique remarquable et une grande précision d’ajustage. Ils sont souvent utilisés comme armature sous une céramique de recouvrement pour confectionner des bridges céramo-métalliques haut de gamme.
L’avantage principal de ces alliages précieux réside dans leur comportement à long terme : ils résistent bien à la corrosion, présentent une expansion thermique compatible avec les céramiques de stratification et se déforment légèrement plutôt que de casser brutalement. Cette déformation plastique peut, dans certains cas, éviter une fracture catastrophique du bridge lors d’un choc occlusal important. Pour les patients présentant une sensibilité ou des allergies à certains métaux de base, les alliages précieux constituent aussi une alternative sécurisante.
Les alliages semi-précieux, contenant moins de métaux nobles mais restant de haute qualité, représentent un compromis économique intéressant. Le choix entre alliage précieux et semi-précieux dépendra du contexte clinique, des contraintes budgétaires et des éventuelles contre-indications (antécédents allergiques, souhait d’éviter tout métal dans la bouche). En discutant avec votre dentiste, vous pourrez trouver le meilleur rapport qualité/prix pour votre bridge dentaire.
PEEK renforcé fibres : alternative moderne aux métaux
Le PEEK (PolyEtherEtherKetone) est un polymère hautes performances de plus en plus utilisé en odontologie, notamment sous forme de PEEK renforcé de fibres (carbone ou verre). Sa densité faible, proche de celle de l’os, et son module d’élasticité inférieur aux métaux en font un matériau intéressant pour des structures de bridges légères, éventuellement recouvertes de résine composite ou de céramique pour l’esthétique. On parle parfois de structures « bio-mimétiques », car la flexibilité du PEEK se rapproche davantage des tissus naturels que celle des alliages métalliques.
Sur le plan clinique, les armatures en PEEK renforcé sont particulièrement appréciées pour les patients présentant des allergies aux métaux ou souhaitant éviter tout métal dans la bouche. Leur couleur claire se camoufle mieux sous les matériaux de revêtement, limitant les ombres grisâtres en zone esthétique. De plus, le PEEK est radiotransparent, ce qui facilite la lecture des radiographies de contrôle, notamment au niveau des interfaces dent-bridge.
En revanche, le PEEK reste moins rigide qu’une zircone ou qu’un alliage métallique, ce qui limite son utilisation pour les très grands bridges ou les cas de bruxisme sévère. Comme souvent, le succès repose sur une sélection rigoureuse des indications et une conception prothétique adaptée. Vous l’aurez compris : il n’existe pas un « meilleur » matériau universel pour tous les bridges dentaires, mais un panel de solutions à adapter à chaque cas.
Protocole de préparation dentaire et empreinte numérique CEREC
La réussite d’un bridge dentaire commence bien avant sa pose en bouche : elle se joue dès la phase de préparation des dents piliers et de prise d’empreinte. Une préparation trop agressive peut fragiliser la dent, tandis qu’une réduction insuffisante compromettra l’épaisseur minimale de matériau et la résistance de la prothèse. Le praticien doit donc respecter des critères stricts de géométrie de préparation, en tenant compte du matériau choisi (zircone, céramique pressée, céramo-métal).
Concrètement, la préparation vise à créer un espace uniforme pour accueillir le bridge, avec des parois légèrement convergentes (environ 6 degrés de dépouille) et une ligne de finition nette (chanfrein arrondi ou épaulement), bien positionnée par rapport au bord gingival. Une attention particulière est portée à la protection de la pulpe dentaire : refroidissement abondant, instruments adaptés, éventuelle mise en place de coiffes provisoires pour limiter la sensibilité. Dans certains cas, un traitement endodontique préalable sera indiqué pour stabiliser une dent pilier.
La prise d’empreinte marque une étape clé du protocole. Si les empreintes silicones classiques restent courantes, l’empreinte numérique par caméra intra-orale, comme les systèmes CEREC ou équivalents, se généralise. Cette technologie permet de scanner en 3D les préparations, l’occlusion et les tissus environnants, avec une précision de l’ordre de quelques microns. Vous vous demandez en quoi cela vous concerne directement ? Une empreinte numérique bien réalisée réduit le risque d’erreurs, diminue le nombre d’essayages et améliore le confort (plus de pâte à empreinte volumineuse).
Les données numériques sont ensuite transmises au laboratoire ou traitées en cabinet si le praticien dispose d’un système de CFAO chairside. Le bridge est alors conçu virtuellement (logiciel de CAO), en respectant les contraintes d’occlusion, d’esthétique et de matériau, puis usiné dans un bloc de céramique, de zircone ou de PEEK. Cette chaîne numérique raccourcit les délais de fabrication et permet, dans certains cas simples, la réalisation d’un bridge dentaire en un temps réduit, voire en une seule séance pour des bridges courts.
Temporisation prothétique et gestion des tissus gingivaux péri-implantaires
Avant la pose du bridge définitif, une phase de temporisation est presque toujours nécessaire. Le bridge provisoire remplit plusieurs rôles : il protège les dents préparées, maintient l’occlusion, préserve l’esthétique et guide la cicatrisation des tissus gingivaux. Négliger cette étape, c’est courir le risque d’inconfort, de sensibilités dentaires, voire de migrations dentaires défavorables qui compliqueront la pose du bridge final.
La temporisation permet également de tester la forme, la longueur et l’alignement des dents prothétiques. Le patient peut ainsi donner son avis sur l’esthétique du futur bridge dentaire : ligne du sourire, soutien de la lèvre, phonétique (prononciation des sons « f », « s », etc.). Des ajustements peuvent être réalisés sur le provisoire, puis transférés au laboratoire pour reproduire ces paramètres dans la prothèse définitive. On peut comparer cette phase à un « essayage » en haute couture avant la confection du vêtement final.
En implantologie, la gestion des tissus gingivaux péri-implantaires est encore plus stratégique. Les couronnes ou bridges provisoires transvissés sont façonnés de manière à sculpter le profil d’émergence, c’est-à-dire la façon dont la fausse dent sort de la gencive. Un profil bien conçu favorise une gencive stable, harmonieuse et facile à nettoyer. À l’inverse, un profil compressif ou mal adapté peut entraîner des inflammations chroniques, des récessions gingivales ou des défauts esthétiques difficiles à rattraper.
Pour optimiser cette étape, le praticien ajuste progressivement la forme du provisoire, en ajoutant ou retirant de la résine au niveau cervical, jusqu’à obtenir un contour tissulaire satisfaisant. Dans les protocoles All-on-4 ou de bridge complet sur implants, cette mise en forme peut se faire sur plusieurs semaines, avec des contrôles réguliers. Vous voyez à quel point la phase provisoire n’est pas un « simple intermédiaire » mais un véritable temps thérapeutique à part entière.
Complications post-opératoires : décollement prothétique et fractures de piliers
Comme tout traitement dentaire, la pose d’un bridge n’est pas exempte de complications potentielles. Les plus fréquentes sont le décollement partiel ou total du bridge, les fractures de céramique (éclats sur les faces occlusales ou vestibulaires) et, plus rarement, les fractures de dents piliers. Comprendre ces risques permet de mieux les prévenir, mais aussi de réagir rapidement si un incident survient.
Le décollement prothétique survient généralement lorsque l’adhésion entre le ciment et la dent est compromise : infiltration de salive au moment du scellement, préparation trop courte, carie secondaire sous le bridge, ou surcharge occlusale chronique. Dans la plupart des cas, le praticien peut recoller le bridge après avoir nettoyé et désinfecté soigneusement les surfaces, à condition que la structure prothétique et les dents piliers soient encore saines. Il est donc essentiel de consulter sans tarder si vous sentez que votre bridge « bouge » ou si un espace apparaît entre la prothèse et la gencive.
Les fractures de céramique, quant à elles, touchent plus souvent les bridges céramo-métalliques ou tout céramique soumis à de fortes contraintes (bruxisme, alimentation très dure, mauvais réglage occlusal). Un éclat limité peut parfois être réparé directement en bouche avec des composites spécifiques, mais une fracture importante nécessitera la réfection partielle ou complète du bridge. D’où l’importance d’un contrôle régulier des contacts dentaires et, si besoin, du port d’une gouttière de protection nocturne chez les bruxomanes.
Les fractures de piliers sont plus rares mais plus problématiques : elles concernent surtout des dents déjà fragilisées par de larges reconstructions, des traitements endodontiques anciens ou une préparation trop invasive. Dans certains cas, la dent ne peut plus être conservée et doit être extraite, ce qui remet en question toute la stratégie prothétique. Pour limiter ce risque, le praticien choisira des dents piliers solides, n’hésitera pas à multiplier les supports si nécessaire et adaptera le dessin du bridge (portée, matériaux) au contexte biomécanique.
Maintenance prophylactique : brossettes interdentaires et irrigation pulsée waterpik
La longévité d’un bridge dentaire dépend autant de sa conception initiale que de la qualité de son entretien au quotidien. Un bridge, qu’il soit sur dents naturelles ou sur implants, reste exposé à la plaque bactérienne, au tartre et aux inflammations gingivales. Sans une hygiène rigoureuse, le risque de caries sur les dents piliers, de parodontite ou de péri-implantite augmente considérablement, compromettant à terme la stabilité de la prothèse.
Le brossage biquotidien avec une brosse à dents à poils souples et un dentifrice fluoré constitue la base. Mais pour un bridge, cela ne suffit pas : il est indispensable de nettoyer l’espace sous les éléments intermédiaires (pontiques) et autour des piliers. C’est là que les brossettes interdentaires prennent tout leur sens. Elles permettent d’éliminer la plaque dans les zones où les poils de la brosse ne passent pas, en particulier au niveau des embrasures et sous le pont du bridge.
En complément, l’irrigation pulsée de type Waterpik ou autre hydropulseur peut être très utile. Le jet d’eau pulsé aide à déloger les débris alimentaires sous le bridge et le long du sillon gingival, tout en massant doucement les gencives. Attention toutefois : l’hydropulseur ne remplace pas le brossage manuel ou les brossettes, il vient en renfort. Vous pouvez, par exemple, l’utiliser le soir après le brossage, avec ou sans solution antiseptique légère, selon les recommandations de votre dentiste.
Au-delà de l’hygiène à domicile, des visites de contrôle régulières (au moins une fois par an, voire tous les 6 mois en cas de fragilité parodontale) sont indispensables. Lors de ces rendez-vous, le praticien vérifie l’intégrité du bridge dentaire, l’état des contacts occlusaux, la santé des gencives et des dents piliers. Un détartrage professionnel, associé à des conseils personnalisés sur les techniques de nettoyage les mieux adaptées à votre prothèse, contribue grandement à prolonger la durée de vie de votre bridge et à préserver votre santé bucco-dentaire globale.